–Ē–Ķ–Ľ–į—ā—Ć –ł–Ľ–ł –Ĺ–Ķ –ī–Ķ–Ľ–į—ā—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—é? –í —á—Ď–ľ –Ķ—Ď —Ā—É—ā—Ć –ł –Ĺ–į—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –ĺ–Ĺ–į –Ņ–ĺ–Ľ–Ķ–∑–Ĺ–į –ł–Ľ–ł –≤—Ä–Ķ–ī–Ĺ–į? –°—ā–ĺ–Ľ—Ć –Ĺ–į—Ā—É—Č–Ĺ—č–Ķ –≤–ĺ–Ņ—Ä–ĺ—Ā—č —Ā–Ķ–≥–ĺ–ī–Ĺ—Ź –∑–į–ī–į—é—ā—Ā—Ź —á—É—ā—Ć –Ľ–ł –Ĺ–Ķ –≤ –ļ–į–∂–ī–ĺ–Ļ —Ā–Ķ–ľ—Ć–Ķ. –Ě–į–ī–ĺ –Ĺ–Ķ –Ņ—Ä–ĺ—Ā—ā–ĺ –Ņ–ĺ–Ĺ—Ź—ā—Ć ‚ÄĒ –ī–Ķ–Ľ–į—ā—Ć –ł–Ľ–ł –Ĺ–Ķ –ī–Ķ–Ľ–į—ā—Ć –Ņ—Ä–ł–≤–ł–≤–ļ–ł ‚ÄĒ –į –Ņ–ĺ–Ĺ—Ź—ā—Ć –ļ–į–ļ–ł–ľ–ł –ļ—Ä–ł—ā–Ķ—Ä–ł—Ź–ľ–ł –ľ—č –ī–ĺ–Ľ–∂–Ĺ—č –ľ—č—Ā–Ľ–ł—ā—Ć, –ī—É–ľ–į—ā—Ć –ł –į–Ĺ–į–Ľ–ł–∑–ł—Ä–ĺ–≤–į—ā—Ć, —á—ā–ĺ–Ī—č –Ņ—Ä–ł–Ĺ—Ź—ā—Ć –Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ–ĺ–Ķ —Ä–Ķ—ą–Ķ–Ĺ–ł–Ķ. –ē—Ā—ā—Ć –ľ–Ĺ–ĺ–≥–ĺ –ľ–Ĺ–Ķ–Ĺ–ł–Ļ –Ĺ–į —ć—ā–ĺ—ā —Ā—á—Ď—ā.
–ó–į–Ņ–ł—Ā—Ć –ł–∑ –Ī–Ľ–ĺ–≥–į –°–Ķ—Ä–≥–Ķ—Ź –í—č—Ā–ĺ—Ü–ļ–ĺ–≥–ĺ (–∂—É—Ä–Ĺ–į–Ľ–ł—Ā—ā –ł–∑ –ö–į—Ä–į–ļ–ĺ–Ľ–į) –Ņ—É–Ī–Ľ–ł–ļ—É–Ķ—ā—Ā—Ź –≤ —Ä–į–ľ–ļ–į—Ö –Ņ–į—Ä—ā–Ĺ–Ķ—Ä—Ā–ļ–ĺ–≥–ĺ –Ņ—Ä–ĺ–Ķ–ļ—ā–į —Ā –ĺ–Ī—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–ľ —Ą–ĺ–Ĺ–ī–ĺ–ľ "–®–ļ–ĺ–Ľ–į –ī–į–Ĺ–Ĺ—č—Ö –ö—č—Ä–≥—č–∑—Ā—ā–į–Ĺ", –ł –Ĺ–Ķ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź —Ä–Ķ–ī–į–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–ľ –ľ–į—ā–Ķ—Ä–ł–į–Ľ–ĺ–ľ Kloop.kg.
–ú–Ĺ–Ķ–Ĺ–ł—Ź
- –ě—Ä–≥–į–Ĺ–ł–∑–į—Ü–ł—Ź –ě–Ī—ä–Ķ–ī–ł–Ĺ–Ķ–Ĺ–Ĺ—č—Ö –Ě–į—Ü–ł–Ļ —É—ā–≤–Ķ—Ä–∂–ī–į–Ķ—ā, —á—ā–ĺ –Ķ–∂–Ķ–≥–ĺ–ī–Ĺ–ĺ –ł–ľ–ľ—É–Ĺ–ł–∑–į—Ü–ł—Ź –ī–į—Ä–ł—ā –∂–ł–∑–Ĺ—Ć —ā—Ä–Ķ–ľ –ľ–ł–Ľ–Ľ–ł–ĺ–Ĺ–į–ľ –ī–Ķ—ā–Ķ–Ļ –≤ —Ä–į–∑–Ĺ—č—Ö —Ā—ā—Ä–į–Ĺ–į—Ö –ľ–ł—Ä–į;
- –í–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –Ľ–ł—ą—Ć –ļ—Ä–į—ā–ļ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –ĺ—Ā–Ľ–į–Ī–Ľ—Ź–Ķ—ā –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā, –≤ —Ü–Ķ–Ľ–ĺ–ľ –∂–Ķ, –ĺ–Ĺ –ī–Ķ–Ľ–į–Ķ—ā—Ā—Ź —Ā–ł–Ľ—Ć–Ĺ–Ķ–Ķ;
- –ü–ĺ–Ņ—É–Ľ—Ź—Ä–Ĺ—č–Ļ –ī–Ķ—ā—Ā–ļ–ł–Ļ –≤—Ä–į—á-–Ņ–Ķ–ī–ł–į—ā—Ä –ł–∑ –•–į—Ä—Ć–ļ–ĺ–≤–į (–£–ļ—Ä–į–ł–Ĺ–į), –ī–ĺ–ļ—ā–ĺ—Ä –ē–≤–≥–Ķ–Ĺ–ł–Ļ –ö–ĺ–ľ–į—Ä–ĺ–≤—Ā–ļ–ł–Ļ —á–į—Ā—ā–ĺ –≥–ĺ–≤–ĺ—Ä–ł—ā –ĺ —ā–ĺ–ľ, —á—ā–ĺ–Ī—č –Ľ—é–ī–ł –ī–Ķ–Ľ–į–Ľ–ł –Ņ—Ä–ł–≤–ł–≤–ļ–ł ‚Äď —ā–ĺ–Ľ—Ć–ļ–ĺ —ā–į–ļ –ľ–ĺ–∂–Ĺ–ĺ —Ā–Ņ–į—Ā—ā–ł –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł–Ķ —Ā—ā—Ä–į–Ĺ –ĺ—ā –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č—Ö –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ;
- –ü–ĺ –ī–į–Ĺ–Ĺ—č–ľ –ģ–Ě–ė–°–ē–§, –≤ 2018 –≥–ĺ–ī—É –≤ –ö—č—Ä–≥—č–∑—Ā—ā–į–Ĺ–Ķ –Ņ—Ä–ĺ–≤–Ķ–Ľ–ł –ĺ–Ņ—Ä–ĺ—Ā, –≤ –ļ–ĺ—ā–ĺ—Ä–ĺ–ľ –Ņ—Ä–ł–Ĺ—Ź–Ľ–ł —É—á–į—Ā—ā–ł–Ķ 2 977 —á–Ķ–Ľ–ĺ–≤–Ķ–ļ, –ļ–ĺ—ā–ĺ—Ä—č—Ö —Ä–į–∑–ī–Ķ–Ľ–ł–Ľ–ł –Ĺ–į —á–Ķ—ā—č—Ä–Ķ —Ü–Ķ–Ľ–Ķ–≤—č–Ķ –≥—Ä—É–Ņ–Ņ—č. –Ę–ĺ—á–Ĺ–ĺ–≥–ĺ —á–ł—Ā–Ľ–į –Ĺ–Ķ –Ĺ–į–∑—č–≤–į–Ķ—ā—Ā—Ź, –Ĺ–ĺ —É—ā–≤–Ķ—Ä–∂–ī–į–Ķ—ā—Ā—Ź, —á—ā–ĺ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–ĺ –ł–∑ –Ĺ–ł—Ö –Ņ–ĺ–Ľ–ĺ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –ĺ—ā–Ĺ–ĺ—Ā—Ź—ā—Ā—Ź –ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ł –ĺ—Ā–ĺ–∑–Ĺ–į—é—ā –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā—Ć –ī–Ķ—ā—Ā–ļ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł;
- –ß–Ķ–ľ –≤—č—ą–Ķ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł, —ā–Ķ–ľ –Ī–ĺ–Ľ–Ķ–Ķ –∑–į—Č–ł—Č–Ķ–Ĺ–ĺ –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł–Ķ –ĺ—ā –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ. –Ď–Ľ–į–≥–ĺ–ī–į—Ä—Ź –Ņ—Ä–ĺ–≤–ĺ–ī–ł–ľ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł, –≤ –ö—č—Ä–≥—č–∑—Ā—ā–į–Ĺ–Ķ —É–ī–į–Ľ–ĺ—Ā—Ć –ī–ĺ—Ā—ā–ł–≥–Ĺ—É—ā—Ć —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ—č—Ö —É—Ā–Ņ–Ķ—Ö–ĺ–≤ –≤ –Ī–ĺ—Ä—Ć–Ī–Ķ —Ā –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—Ź–ľ–ł. –Ē–ĺ–Ľ–≥–ĺ–Ķ –≤—Ä–Ķ–ľ—Ź –Ĺ–Ķ —Ä–Ķ–≥–ł—Ā—ā—Ä–ł—Ä—É—é—ā—Ā—Ź —ā–į–ļ–ł–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –ļ–į–ļ –ī–ł—Ą—ā–Ķ—Ä–ł—Ź –ł –Ņ–ĺ–Ľ–ł–ĺ–ľ–ł–Ķ–Ľ–ł—ā.
–í–į–ļ—Ü–ł–Ĺ—č
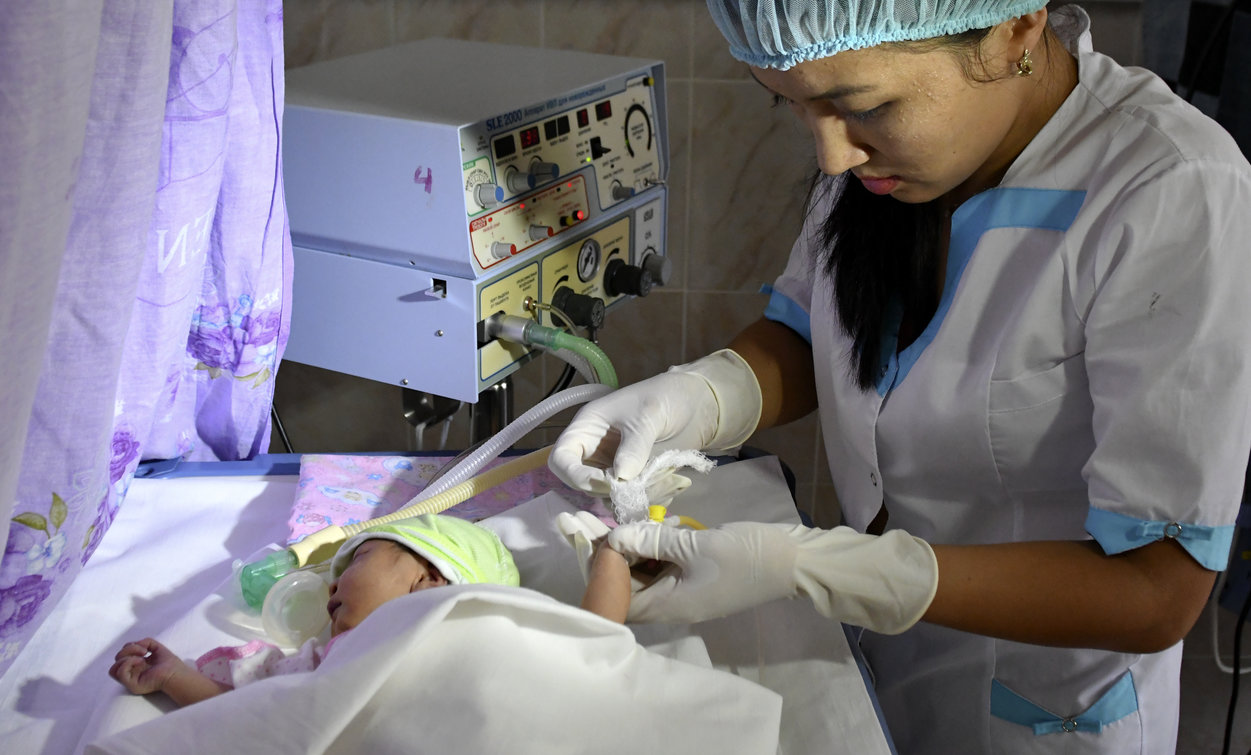
–ė–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –Ņ—Ä–ĺ—Č–Ķ –Ĺ–Ķ –ī–ĺ–Ņ—É—Ā—ā–ł—ā—Ć, —á–Ķ–ľ –Ņ–ĺ—ā–ĺ–ľ –Ľ–Ķ—á–ł—ā—Ć. –Ē–Ľ—Ź —ć—ā–ĺ–≥–ĺ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑—É–Ķ—ā—Ā—Ź –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź.
–ü—Ä–Ķ–Ņ–į—Ä–į—ā—č –ī–Ľ—Ź —Ā–ĺ–∑–ī–į–Ĺ–ł—Ź –≤–į–ļ—Ü–ł–Ĺ –Ņ–ĺ–Ľ—É—á–į—é—ā –ł–∑ –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–Ĺ—č—Ö –Ī–į–ļ—ā–Ķ—Ä–ł–Ļ, –≤–ł—Ä—É—Ā–ĺ–≤ –ł –ī—Ä—É–≥–ł—Ö –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–≤ –ł–Ľ–ł –Ņ—Ä–ĺ–ī—É–ļ—ā–ĺ–≤ –ł—Ö –∂–ł–∑–Ĺ–Ķ–ī–Ķ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł. –≠—ā–ł –≤–į–ļ—Ü–ł–Ĺ—č –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź—é—ā —Ā —Ü–Ķ–Ľ—Ć—é –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–ł –ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č—Ö –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ –ł —Ä–į–∑–≤–ł—ā–ł—Ź –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į (–Ĺ–Ķ–≤–ĺ—Ā–Ņ—Ä–ł–ł–ľ—á–ł–≤–ĺ—Ā—ā–ł) –ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—Ź–ľ.
–Ē–ĺ –≤–≤–Ķ–ī–Ķ–Ĺ–ł—Ź –≤–į–ļ—Ü–ł–Ĺ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–Ķ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ź–≤–Ľ—Ź–Ľ–ł—Ā—Ć –≤–Ķ–ī—É—Č–Ķ–Ļ –Ņ—Ä–ł—á–ł–Ĺ–ĺ–Ļ –ī–Ķ—ā—Ā–ļ–ĺ–Ļ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł, –į —ć–Ņ–ł–ī–Ķ–ľ–ł–ł –Ī—č–Ľ–ł —á–į—Ā—ā—č–ľ–ł —Ź–≤–Ľ–Ķ–Ĺ–ł—Ź–ľ–ł.
–ü—Ä–ĺ—ą–Ľ–ĺ –ī–ĺ–≤–ĺ–Ľ—Ć–Ĺ–ĺ –ľ–Ĺ–ĺ–≥–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł –Ņ—Ä–Ķ–∂–ī–Ķ, —á–Ķ–ľ —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –≤–į–ļ—Ü–ł–Ĺ —É–ī–į–Ľ–ĺ—Ā—Ć, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, –Ņ—Ä–Ķ–ī–ĺ—ā–≤—Ä–į—ā–ł—ā—Ć –≤—Ā–Ņ—č—ą–ļ–ł –ĺ—Ā–Ņ—č. –í 1978 –≥–ĺ–ī—É –Ī—č–Ľ–į –Ņ–ĺ–Ľ–Ĺ–ĺ—Ā—ā—Ć—é –Ľ–ł–ļ–≤–ł–ī–ł—Ä–ĺ–≤–į–Ĺ–į –Ĺ–į—ā—É—Ä–į–Ľ—Ć–Ĺ–į—Ź –ĺ—Ā–Ņ–į, –ĺ—ā –ļ–ĺ—ā–ĺ—Ä–ĺ–Ļ –Ķ–∂–Ķ–≥–ĺ–ī–Ĺ–ĺ –Ņ–ĺ–≥–ł–Ī–į–Ľ–ĺ 5 –ľ–ł–Ľ–Ľ–ł–ĺ–Ĺ–ĺ–≤ —á–Ķ–Ľ–ĺ–≤–Ķ–ļ –≤–ĺ –≤—Ā–Ķ–ľ –ľ–ł—Ä–Ķ.
–ß—ā–ĺ –Ņ—Ä–ĺ–ł—Ā—Ö–ĺ–ī–ł—ā?
–ö–ĺ–≥–ī–į –ľ—č –≤–≤–ĺ–ī–ł–ľ –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č–Ļ –į–≥–Ķ–Ĺ—ā –ł —Ö–ĺ—ā–ł–ľ, —á—ā–ĺ–Ī—č –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ —Ā—Ä–Ķ–į–≥–ł—Ä–ĺ–≤–į–Ľ –Ĺ–į –Ĺ–Ķ–≥–ĺ, –ł –∑–į—Č–ł—ā–ł–Ľ—Ā—Ź –ĺ—ā —ć—ā–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł, —ā–ĺ –ī–ĺ–Ľ–∂–Ĺ—č –Ņ–ĺ–Ĺ–ł–ľ–į—ā—Ć, —á—ā–ĺ –Ņ—Ä–ĺ–ł—Ā—Ö–ĺ–ī–ł—ā.
–í–ł—Ü–Ķ-–Ņ—Ä–Ķ–∑–ł–ī–Ķ–Ĺ—ā —Ä–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ĺ–Ļ –ļ–ĺ–ľ–Ņ–į–Ĺ–ł–ł ¬ęVia Vitae¬Ľ, –ī–ł—Ä–Ķ–ļ—ā–ĺ—Ä –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–≥–ĺ –¶–Ķ–Ĺ—ā—Ä–į —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—č ¬ęEco-doctor¬Ľ –ē–≤–≥–Ķ–Ĺ–ł–Ļ –®–į–Ņ–ĺ–≤–į–Ľ–ĺ–≤ —ā–į–ļ –Ņ–ĺ—Ź—Ā–Ĺ–ł–Ľ —Ā–ł—ā—É–į—Ü–ł—é:
¬ę–Ė–ł–≤—č–Ķ –≤–į–ļ—Ü–ł–Ĺ—č –Ĺ—É–∂–Ĺ–ĺ –ī–Ķ–Ľ–į—ā—Ć —Ā –Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ –ĺ—Ā—ā–ĺ—Ä–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć—é, —ā–į–ļ –ļ–į–ļ –≤ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–Ķ–Ķ –≤—Ä–Ķ–ľ—Ź –ľ–Ĺ–ĺ–≥–ĺ –ī–Ķ—ā–Ķ–Ļ —Ä–ĺ–∂–ī–į–Ķ—ā—Ā—Ź —Ā –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–Ĺ—č–ľ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–ĺ–ľ¬Ľ.
¬ę–Ē–Ľ—Ź —ā–ĺ–≥–ĺ —á—ā–ĺ–Ī—č –Ņ—Ä–ł–≤–ł–≤–ļ–į –Ī—č–Ľ–į —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ, ‚ÄĒ –≥–ĺ–≤–ĺ—Ä–ł—ā –ĺ–Ĺ, ‚ÄĒ –Ĺ—É–∂–Ĺ–ĺ —á—ā–ĺ–Ī—č –≤—č–Ņ–ĺ–Ľ–Ĺ—Ź–Ľ–ł—Ā—Ć –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤:
- –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –ī–ĺ–Ľ–∂–Ķ–Ĺ –Ī—č—ā—Ć –≥–ĺ—ā–ĺ–≤ –≤—č—Ä–į–Ī–į—ā—č–≤–į—ā—Ć –∑–į—Č–ł—ā–Ĺ—É—é —Ä–Ķ–į–ļ—Ü–ł—é;
- –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –ī–ĺ–Ľ–∂–Ķ–Ĺ –Ī—č—ā—Ć —Ā–≤–ĺ–Ī–ĺ–ī–Ķ–Ĺ, —ā–ĺ –Ķ—Ā—ā—Ć, –≤ –ī–į–Ĺ–Ĺ—č–Ļ –ľ–ĺ–ľ–Ķ–Ĺ—ā –Ĺ–Ķ –ī–ĺ–Ľ–∂–Ĺ–ĺ –Ī—č—ā—Ć –ļ–į–ļ–ł—Ö-—ā–ĺ –ĺ—Ā—ā—Ä—č—Ö —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ –≤ —Ā—ā–į–ī–ł–ł –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –ł –Ĺ–Ķ –ī–ĺ–Ľ–∂–Ĺ–ĺ –Ī—č—ā—Ć –Ĺ–Ķ–ī–į–≤–Ĺ–ĺ –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā–Ķ–Ĺ–Ĺ—č—Ö –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ, –ļ–ĺ–≥–ī–į –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –Ķ—Č—Ď –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–Ĺ—č–Ļ;
- –ī–ĺ–Ľ–∂–Ĺ–į –Ī—č—ā—Ć –ļ–į—á–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į (–Ņ—Ä–Ķ–ī–Ķ–Ľ—Ć–Ĺ—č–Ķ –ļ–ĺ–Ĺ—Ü–Ķ–Ĺ—ā—Ä–į—Ü–ł–ł –Ņ—Ä–ł–ľ–Ķ—Ā–Ķ–Ļ –ł –ī–ĺ–Ī–į–≤–ĺ–ļ –≤ –≤–į–ļ—Ü–ł–Ĺ–į—Ö, —É—ā–≤–Ķ—Ä–∂–ī—Ď–Ĺ–Ĺ—č–Ķ –Ĺ–ĺ–ľ–Ķ–Ĺ–ļ–Ľ–į—ā—É—Ä–ĺ–Ļ –í—Ā–Ķ–ľ–ł—Ä–Ĺ–ĺ–Ļ –ĺ—Ä–≥–į–Ĺ–ł–∑–į—Ü–ł–ł –∑–ī—Ä–į–≤–ĺ–ĺ—Ö—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź (–í–ě–ó) –Ņ—Ä–ĺ—Ö–ĺ–ī—Ź—ā –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć –Ĺ–Ķ–Ņ–ĺ—Ā—Ä–Ķ–ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –Ĺ–į –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī—Ā—ā–≤–Ķ –ł –≤ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć–Ĺ–ĺ–Ļ –Ľ–į–Ī–ĺ—Ä–į—ā–ĺ—Ä–ł–ł –Ņ—Ä–Ķ–ī–Ņ—Ä–ł—Ź—ā–ł—Ź);
- –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ —Ā–ĺ–Ī–Ľ—é–ī–į—ā—Ć –≥—Ä–į—Ą–ł–ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł —Ā –Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ—č–ľ–ł –ł–Ĺ—ā–Ķ—Ä–≤–į–Ľ–į–ľ–ł;
- –Ņ—Ä–ł –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā–ł, –Ņ–ĺ–ī–ī–Ķ—Ä–∂–į—ā—Ć –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ –ī–Ľ—Ź —ā–ĺ–≥–ĺ, —á—ā–ĺ–Ī—č –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā —Ā—Ą–ĺ—Ä–ľ–ł—Ä–ĺ–≤–į–Ľ—Ā—Ź¬Ľ.
–í—Ä–į—á–ł —É–≤–Ķ—Ä—Ź—é—ā ‚ÄĒ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź —Ā–į–ľ–ĺ–Ļ –Ĺ–į–ī–Ķ–∂–Ĺ–ĺ–Ļ –∑–į—Č–ł—ā–ĺ–Ļ –Ņ—Ä–ł –Ľ—é–Ī—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź—Ö. –í–į–ļ—Ü–ł–Ĺ–ĺ–Ņ—Ä–Ķ–Ņ–į—Ä–į—ā—č, —Ā–ĺ–ī–Ķ—Ä–∂–į—Č–ł–Ķ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–Ĺ—č–Ķ –ī–ĺ–∑—č –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ—Ź –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ, –ĺ–ļ–į–∑–į–≤—ą–ł—Ā—Ć –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–Ķ —á–Ķ–Ľ–ĺ–≤–Ķ–ļ–į, —Ā—ā–į–Ľ–ļ–ł–≤–į—é—ā—Ā—Ź —Ā –ļ–Ľ–Ķ—ā–ļ–į–ľ–ł –ļ—Ä–ĺ–≤–ł.
–í —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ, –ĺ–Ī—Ä–į–∑—É—é—ā—Ā—Ź –į–Ĺ—ā–ł—ā–Ķ–Ľ–į ‚Äď –ĺ—Ā–ĺ–Ī—č–Ķ –∑–į—Č–ł—ā–Ĺ—č–Ķ –Ī–Ķ–Ľ–ļ–ł. –ü—Ä–ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–Ķ–Ļ ¬ę–≤—Ā—ā—Ä–Ķ—á–Ķ¬Ľ —Ā –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ—ā–≤–ĺ—Ä–Ĺ—č–ľ–ł –Ī–į–ļ—ā–Ķ—Ä–ł—Ź–ľ–ł –į–Ĺ—ā–ł—ā–Ķ–Ľ–į –ł—Ö —É–∑–Ĺ–į—é—ā –ł –Ĺ–Ķ–Ļ—ā—Ä–į–Ľ–ł–∑—É—é—ā. –ź–Ĺ—ā–ł—ā–Ķ–Ľ–į —Ā–ĺ—Ö—Ä–į–Ĺ—Ź—é—ā—Ā—Ź –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–Ķ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–Ĺ—č–Ļ –Ņ–Ķ—Ä–ł–ĺ–ī –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł.
–≠—ā–ĺ –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –≥–ĺ–ī, 5 –Ľ–Ķ—ā –ł –Ī–ĺ–Ľ–Ķ–Ķ. –° —ć—ā–ł–ľ —Ā–≤—Ź–∑–į–Ĺ–į –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā—Ć –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ—č—Ö –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–Ļ. –ü–ĺ—Ā–Ľ–Ķ —á–Ķ–≥–ĺ —Ą–ĺ—Ä–ľ–ł—Ä—É–Ķ—ā—Ā—Ź —Ā—ā–ĺ–Ļ–ļ–ł–Ļ –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā. –ü—Ä–ł–≤–ł–≤–ļ–ł –Ĺ—É–∂–Ĺ—č –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł –≤—Ā–Ķ–ľ, –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ —ā–Ķ–ľ, –ļ—ā–ĺ —á–į—Ā—ā–ĺ –Ī–ĺ–Ľ–Ķ–Ķ—ā, —Ā—ā—Ä–į–ī–į–Ķ—ā –Ľ—Ď–≥–ĺ—á–Ĺ—č–ľ–ł –ł —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ-—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č–ľ–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź–ľ–ł. –ź —ā–į–ļ–∂–Ķ –Ķ–∂–Ķ–ī–Ĺ–Ķ–≤–Ĺ–ĺ –ĺ–Ī—Č–į–Ķ—ā—Ā—Ź —Ā –Ľ—é–ī—Ć–ľ–ł.
–°–Ķ–Ļ—á–į—Ā, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, –ľ–Ķ–ī–ł–ļ–ł —Ā–ĺ–≤–Ķ—ā—É—é—ā –Ņ—Ä–ł–≤–ł–≤–į—ā—Ć—Ā—Ź –ĺ—ā –ĺ–Ī—č—á–Ĺ–ĺ–≥–ĺ —Ā–Ķ–∑–ĺ–Ĺ–Ĺ–ĺ–≥–ĺ –≥—Ä–ł–Ņ–Ņ–į, —É—á–ł—ā—č–≤–į—Ź, —á—ā–ĺ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –ĺ—ā —Ā–≤—Ź–∑–į–Ĺ–Ĺ—č—Ö —Ā –Ĺ–ł–ľ –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ –Ķ–∂–Ķ–≥–ĺ–ī–Ĺ–ĺ —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź–Ķ—ā –ī–ĺ –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ł—Ö —Ā–ĺ—ā–Ķ–Ĺ —ā—č—Ā—Ź—á —á–Ķ–Ľ–ĺ–≤–Ķ–ļ –≤ –ľ–ł—Ä–Ķ. –°–≤–ĺ–Ķ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź ‚Äď –Ķ–ī–ł–Ĺ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –Ĺ–į–ī–Ķ–∂–Ĺ—č–Ļ —Ā–Ņ–ĺ—Ā–ĺ–Ī –∑–į—Č–ł—ā–ł—ā—Ć —Ā–Ķ–Ī—Ź –ĺ—ā –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł.
–ö —Ā–ĺ–∂–į–Ľ–Ķ–Ĺ–ł—é, —Ā–Ķ–≥–ĺ–ī–Ĺ—Ź –ĺ –Ĺ–Ķ–≥–į—ā–ł–≤–Ĺ—č—Ö –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł—Ź—Ö –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –≥–ĺ–≤–ĺ—Ä—Ź—ā –Ĺ–Ķ –ľ–Ķ–Ĺ—Ć—ą–Ķ, —á–Ķ–ľ –ĺ –Ņ–ĺ–Ľ–ĺ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ—č—Ö. –ė —á—ā–ĺ–Ī—č –Ņ–ĺ–Ĺ—Ź—ā—Ć, —á—Ć–ł –ī–ĺ–≤–ĺ–ī—č —É–Ī–Ķ–ī–ł—ā–Ķ–Ľ—Ć–Ĺ–Ķ–Ļ, —Ā–Ľ–Ķ–ī—É–Ķ—ā –≤–Ĺ–ł–ľ–į—ā–Ķ–Ľ—Ć–Ĺ–Ķ–Ļ –ł–∑—É—á–ł—ā—Ć —Ā—É—ā—Ć –≤–ĺ–Ņ—Ä–ĺ—Ā–į.
–ö–į–∂–ī–į—Ź —Ā—ā—Ä–į–Ĺ–į –ł–ľ–Ķ–Ķ—ā —Ā–≤–ĺ–Ļ –ļ–į–Ľ–Ķ–Ĺ–ī–į—Ä—Ć –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ—Ä–ł–≤–ł–≤–ĺ–ļ.
–Ě–į —Ā–Ķ–≥–ĺ–ī–Ĺ—Ź—ą–Ĺ–ł–Ļ –ī–Ķ–Ĺ—Ć, —Ā–ĺ–≥–Ľ–į—Ā–Ĺ–ĺ –Ě–į—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–ľ—É –ļ–į–Ľ–Ķ–Ĺ–ī–į—Ä—é –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ—Ä–ł–≤–ł–≤–ĺ–ļ –ö—č—Ä–≥—č–∑—Ā–ļ–ĺ–Ļ –†–Ķ—Ā–Ņ—É–Ī–Ľ–ł–ļ–ł, –ľ–į–Ľ–Ķ–Ĺ—Ć–ļ–ł–Ļ —Ä–Ķ–Ī–Ķ–Ĺ–ĺ–ļ –≤ –Ņ–Ķ—Ä–≤—č–Ķ –≥–ĺ–ī—č –∂–ł–∑–Ĺ–ł –Ņ—Ä–ĺ—Ö–ĺ–ī–ł—ā —á–Ķ—Ä–Ķ–∑ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—é –ł —Ä–Ķ–≤–į–ļ—Ü–ł–ĺ–Ĺ–į—Ü–ł—é –ĺ—ā 11 –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ:
- –≤–ł—Ä—É—Ā–Ĺ—č–Ļ –≥–Ķ–Ņ–į—ā–ł—ā –í,
- –ī–ł—Ą—ā–Ķ—Ä–ł—Ź,
- –ļ–ĺ–ļ–Ľ—é—ą,
- –ļ–ĺ—Ä—Ć,
- –ļ—Ä–į—Ā–Ĺ—É—Ö–į,
- –•–ł–Ī-–ł–Ĺ—Ą–Ķ–ļ—Ü–ł—Ź (–Ņ–Ķ–Ĺ—ā–į–≤–į–ļ—Ü–ł–Ĺ–į –≥–Ķ–ľ–ĺ—Ą–ł–Ľ—Ć–Ĺ–į—Ź –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—Ź —ā–ł–Ņ–į ¬ęb¬Ľ),
- –Ņ–ĺ–Ľ–ł–ĺ–ľ–ł–Ķ–Ľ–ł—ā,
- —Ā—ā–ĺ–Ľ–Ī–Ĺ—Ź–ļ,
- —ā—É–Ī–Ķ—Ä–ļ—É–Ľ–Ķ–∑,
- —ć–Ņ–ł–ī–Ķ–ľ–ł—á–Ķ—Ā–ļ–ł–Ļ –≥–Ķ–Ņ–į—ā–ł—ā,
- –Ņ–Ĺ–Ķ–≤–ľ–ĺ–ļ–ĺ–ļ–ļ–ĺ–≤–į—Ź –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—Ź.
–ü–ĺ –ī–į–Ĺ–Ĺ—č–ľ –ļ—č—Ä–≥—č–∑—Ā–ļ–ĺ–≥–ĺ –Ě–į—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ā—ā–į—ā–ł—Ā—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ļ–ĺ–ľ–ł—ā–Ķ—ā–į, –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –≤–į–ļ—Ü–ł–Ĺ–ł—Ä—É–Ķ–ľ—č—Ö –ī–Ķ—ā–Ķ–Ļ –Ņ–ĺ –ö—č—Ä–≥—č–∑—Ā—ā–į–Ĺ—É, –Ĺ–į—á–ł–Ĺ–į—Ź —Ā 1991 –Ņ–ĺ 2016, –≥–ĺ–ī–į –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –≤—č—Ä–ĺ—Ā–Ľ–ĺ.
–Ď–Ľ–į–≥–ĺ–ī–į—Ä—Ź –Ķ–∂–Ķ–≥–ĺ–ī–Ĺ–ĺ–Ļ –Ņ–Ľ–į–Ĺ–ĺ–≤–ĺ–Ļ –ł–ľ–ľ—É–Ĺ–ł–∑–į—Ü–ł–ł –Ĺ–Ķ —Ä–Ķ–≥–ł—Ā—ā—Ä–ł—Ä—É—é—ā—Ā—Ź —Ā–Ľ—É—á–į–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź —Ā—ā–ĺ–Ľ–Ī–Ĺ—Ź–ļ–ĺ–ľ, –ł –Ī–ĺ–Ľ–Ķ–Ķ —á–Ķ–ľ –≤ 40 —Ä–į–∑ —Ā–Ĺ–ł–∂–Ķ–Ĺ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā—Ć –ļ–ĺ—Ä—Ć—é –ł –ļ—Ä–į—Ā–Ĺ—É—Ö–ĺ–Ļ. –Ě–į —Ā–Ķ–≥–ĺ–ī–Ĺ—Ź, –≤ —Ä–Ķ—Ā–Ņ—É–Ī–Ľ–ł–ļ–Ķ –Ķ–∂–Ķ–≥–ĺ–ī–Ĺ–ĺ –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł–Ķ –Ņ—Ä–ł–≤–ł–≤–ļ–ł –Ņ–ĺ–Ľ—É—á–į—é—ā 2,5 –ľ–Ľ–Ĺ. —á–Ķ–Ľ–ĺ–≤–Ķ–ļ.
–Ě–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –Ņ–ĺ–ī–≥–ĺ—ā–ĺ–≤–ł—ā—Ć —Ä–Ķ–Ī—Ď–Ĺ–ļ–į –ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł
–ü—Ä–Ķ–∂–ī–Ķ —á–Ķ–ľ –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć —Ä–Ķ–Ī—Ď–Ĺ–ļ–į, –Ķ–≥–ĺ –Ĺ—É–∂–Ĺ–ĺ —ā—Č–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ –ĺ–Ī—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā—Ć.
–ě–ī–Ĺ–į–ļ–ĺ, –≤ –ĺ—ā–ī–į–Ľ—Ď–Ĺ–Ĺ—č—Ö —Ä–Ķ–≥–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ—č—Ö —Ą–Ķ–Ľ—Ć–ī—ą–Ķ—Ä—Ā–ļ–ĺ-–į–ļ—É—ą–Ķ—Ä—Ā–ļ–ł—Ö –Ņ—É–Ĺ–ļ—ā–į—Ö (–§–ź–ü) –Ĺ–į –ĺ–ī–Ĺ–ĺ–≥–ĺ —Ā–Ņ–Ķ—Ü–ł–į–Ľ–ł—Ā—ā–į –≤–ĺ–∑–Ľ–į–≥–į–Ķ—ā—Ā—Ź –Ĺ–Ķ –ĺ–ī–Ĺ–į —Ā–ĺ—ā–Ĺ—Ź –Ľ—é–ī–Ķ–Ļ. –ė –Ĺ–Ķ –≤—Ā–Ķ–≥–ī–į –Ņ–ĺ–Ľ—É—á–į–Ķ—ā—Ā—Ź –Ņ—Ä–ĺ–≤–ĺ–ī–ł—ā—Ć –ī–ĺ–Ľ–∂–Ĺ–ĺ–Ķ –ļ–≤–į–Ľ–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ķ –ĺ–Ī—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ —Ä–Ķ–Ī—Ď–Ĺ–ļ–į.
–ė –≤–ĺ—ā –≤ —ć—ā–ĺ–Ļ —Ā–ł—ā—É–į—Ü–ł–ł –≤–ĺ–∑–Ĺ–ł–ļ–į–Ķ—ā –ĺ—á–Ķ–Ĺ—Ć –ľ–Ĺ–ĺ–≥–ĺ –≤–ĺ–Ņ—Ä–ĺ—Ā–ĺ–≤ ‚ÄĒ –ĺ–Ī—č—á–Ĺ–ĺ, –Ĺ–Ķ –≤—Ā–Ķ –Ņ—Ä–ĺ—Ü–Ķ–ī—É—Ä—č –Ņ–Ķ—Ä–Ķ–ī –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–Ķ–Ļ —Ā–ĺ–Ī–Ľ—é–ī–į—é—ā—Ā—Ź, –į –Ņ–į—Ü–ł–Ķ–Ĺ—ā –Ĺ–Ķ –Ņ—Ä–ĺ—Ö–ĺ–ī–ł—ā –Ņ—Ä–Ķ–ī–≤–į—Ä–ł—ā–Ķ–Ľ—Ć–Ĺ—É—é –Ņ—Ä–ĺ–≤–Ķ—Ä–ļ—É.
–ź –Ņ–ĺ—ā–ĺ–ľ, –Ņ—Ä–ł—Ö–ĺ–ī—Ź –Ĺ–į –Ņ—Ä–ł–≤–ł–≤–ļ—É (–ł –≤–∑—Ä–ĺ—Ā–Ľ—č–Ķ, –ł –ī–Ķ—ā–ł), –ī–į–∂–Ķ –Ĺ–Ķ –Ņ–ĺ–Ĺ–ł–ľ–į—é—ā, –ļ–į–ļ–ł–Ķ —Ą–į–ļ—ā–ĺ—Ä—č –ł –ľ–ĺ–ľ–Ķ–Ĺ—ā—č –Ĺ–Ķ —É—á–Ľ–ł –ī–Ľ—Ź —ā–ĺ–≥–ĺ, —á—ā–ĺ–Ī—č –≤—Ā—Ď –Ņ—Ä–ĺ—ą–Ľ–ĺ —Ö–ĺ—Ä–ĺ—ą–ĺ.
–Ě–į–Ņ—Ä–ł–ľ–Ķ—Ä, –≤ —Ā–Ķ–Ľ–Ķ –í–ĺ–∑–Ĺ–Ķ—Ā–Ķ–Ĺ–ĺ–≤–ļ–į –ź–ļ-–°—É–Ļ—Ā–ļ–ĺ–≥–ĺ —Ä–į–Ļ–ĺ–Ĺ–į, –ė—Ā—Ā—č–ļ-–ö—É–Ľ—Ć—Ā–ļ–į—Ź –ĺ–Ī–Ľ–į—Ā—ā—Ć, –∂–ł–≤–Ķ—ā –ľ–į–Ľ—Ć—á–ł–ļ –ź–Ľ–ł—Ö–į–Ĺ, –ļ–ĺ—ā–ĺ—Ä–ĺ–ľ—É –Ņ—Ä–ł —Ä–ĺ–∂–ī–Ķ–Ĺ–ł–ł —Ā–ī–Ķ–Ľ–į–Ľ–ł –≤—Ā–Ķ –Ņ–ĺ–Ľ–į–≥–į—é—Č–ł–Ķ—Ā—Ź –Ņ—Ä–ł–≤–ł–≤–ļ–ł ‚ÄĒ —Ā–Ņ—É—Ā—ā—Ź 8 –ľ–Ķ—Ā—Ź—Ü–Ķ–≤ —É –ľ–į–Ľ—Ć—á–ł–ļ–į –Ĺ–į—á–į–Ľ–ł –Ņ—Ä–ĺ—Ź–≤–Ľ—Ź—ā—Ć—Ā—Ź —Ā–ł–ľ–Ņ—ā–ĺ–ľ—č –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł (—Ä–Ķ–Ī–Ķ–Ĺ–ĺ–ļ –Ĺ–Ķ –ľ–ĺ–≥ –≥–ĺ–≤–ĺ—Ä–ł—ā—Ć –ł –∑–į–ī—č—Ö–į–Ľ—Ā—Ź), –ļ–ĺ—ā–ĺ—Ä—É—é –≤—Ä–į—á–ł –ł–∑ –ľ–Ķ—Ā—ā–Ĺ–ĺ–Ļ –Ņ–ĺ–Ľ–ł–ļ–Ľ–ł–Ĺ–ł–ļ–ł –ł –Ĺ–į—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –≥–ĺ—Ā–Ņ–ł—ā–į–Ľ—Ź –Ĺ–Ķ –ľ–ĺ–≥–Ľ–ł –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–ł—ā—Ć –ĺ—á–Ķ–Ĺ—Ć –ī–ĺ–Ľ–≥–ĺ.
–ü—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–ł–Ľ–ł, —á—ā–ĺ —É –Ĺ–Ķ–≥–ĺ –į—Ā—ā–ľ–į—ā–ł—á–Ķ—Ā–ļ–ĺ–Ķ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–Ķ, –ĺ—ā –ļ–ĺ—ā–ĺ—Ä–ĺ–≥–ĺ –Ņ–ĺ–Ņ—č—ā–į–Ľ–ł—Ā—Ć –Ľ–Ķ—á–ł—ā—Ć. –Ě–ĺ —ć—ā–ĺ –Ĺ–Ķ –Ņ–ĺ–ľ–ĺ–≥–Ľ–ĺ.
–Ę–ĺ–Ľ—Ć–ļ–ĺ —Ā–Ņ—É—Ā—ā—Ź 4 –≥–ĺ–ī–į –≤ –¶–Ķ–Ĺ—ā—Ä–Ķ ¬ę–ó–ī–ĺ—Ä–ĺ–≤—Ć—Ź —Ā–Ķ–ľ—Ć–ł¬Ľ —É –Ķ–≥–ĺ –ľ–į—ā–Ķ—Ä–ł –≠–Ľ—Ć–≤–ł—Ä—č –Ę–ĺ–ļ–ĺ–Ķ–≤–ĺ–Ļ, –ĺ–Ī–Ĺ–į—Ä—É–∂–ł–≤–į—é—ā —Ä–Ķ–ĺ–≤–ł—Ä—É—Ā, –ļ–ĺ—ā–ĺ—Ä—č–Ļ –Ņ–ĺ—Ä–į–∑–ł–Ľ –≤–Ķ—Ä—Ö–Ĺ–ł–Ķ –ī—č—Ö–į—ā–Ķ–Ľ—Ć–Ĺ—č–Ķ –Ņ—É—ā–ł, –ł –Ņ–Ķ—Ä–Ķ–ī–į–Ľ—Ā—Ź –ľ–į–Ľ—č—ą—É.
–í —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ, –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –Ņ—Ä–ł–≤–Ķ–Ľ–ĺ –ļ –Ņ–ĺ–Ľ–ĺ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–ľ—É —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—É, –Ĺ–ĺ –∑–į —ć—ā–ĺ –≤—Ä–Ķ–ľ—Ź –ź–Ľ–ł—Ö–į–Ĺ –Ĺ–į—á–į–Ľ –Ī–ĺ—Ź—ā—Ć—Ā—Ź –Ņ—Ä–ł–≤–ł–≤–ĺ–ļ, —É–ļ–ĺ–Ľ–ĺ–≤ –ł –≤—Ä–į—á–Ķ–Ļ. –Ę–į–ļ–į—Ź –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł—Ź –Ĺ–Ķ–≥–į—ā–ł–≤–Ĺ–ĺ —Ā–ļ–į–∑—č–≤–į–Ķ—ā—Ā—Ź –Ĺ–į –ĺ–Ī—Ä–į–∑–Ķ –ł –ļ–į—á–Ķ—Ā—ā–≤–Ķ –∂–ł–∑–Ĺ–ł –Ľ—é–Ī–ĺ–≥–ĺ —á–Ķ–Ľ–ĺ–≤–Ķ–ļ–į. –≠—ā–ĺ—ā, –ł –Ņ–ĺ–ī–ĺ–Ī–Ĺ—č–Ķ —Ā–Ľ—É—á–į–ł, –Ĺ–Ķ–Ľ—Ć–∑—Ź —Ā–≤—Ź–∑—č–≤–į—ā—Ć —Ā –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–Ķ–Ļ, –į –ł—Ā–ļ–į—ā—Ć –Ņ—Ä–ł—á–ł–Ĺ—É, –Ņ–ĺ—á–Ķ–ľ—É —Ä–Ķ–Ī—Ď–Ĺ–ļ—É —Ā—ā–į–Ľ–ĺ —Ö—É–∂–Ķ.
–í –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ĺ–ľ, –≤–ł–Ĺ–ĺ–≤–į—ā–į –Ĺ–Ķ –≤–į–ļ—Ü–ł–Ĺ–į, –į –Ĺ–Ķ–Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ—č–Ķ –Ņ–ĺ–ī—Ö–ĺ–ī—č –ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ł –Ĺ–Ķ—Ā–ĺ–Ī–Ľ—é–ī–Ķ–Ĺ–ł–Ķ –Ņ—Ä–į–≤–ł–Ľ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł ‚Äď –Ĺ–Ķ —É—á–ł—ā—č–≤–į–Ķ—ā—Ā—Ź —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–Ķ —Ä–Ķ–Ī–Ķ–Ĺ–ļ–į. –õ–ł–Ī–ĺ –Ņ—Ā–ł—Ö–ł—á–Ķ—Ā–ļ–ĺ–Ķ, –Ľ–ł–Ī–ĺ —Ą–ł–∑–ł—á–Ķ—Ā–ļ–ĺ–Ķ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–Ķ –Ĺ–į –ľ–ĺ–ľ–Ķ–Ĺ—ā –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –Ĺ–Ķ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É–Ķ—ā –Ĺ–ĺ—Ä–ľ–Ķ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ź–ľ –∑–ī–ĺ—Ä–ĺ–≤—Ć—Ź. –ě—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–į –ł–ľ–ľ—É–Ĺ–Ĺ–į—Ź —Ā–ł—Ā—ā–Ķ–ľ–į –ł –Ķ—Ā—ā—Ć –Ņ–į—Ä–į–∑–ł—ā–į—Ä–Ĺ–ĺ–Ķ –ĺ—ā—Ź–≥–ĺ—Č–Ķ–Ĺ–ł–Ķ. –ė–Ľ–ł —Ä–Ķ–Ī–Ķ–Ĺ–ĺ–ļ –Ĺ–Ķ —Ā–ī–į–Ľ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—Č–ł–Ķ –į–Ĺ–į–Ľ–ł–∑—č. –Ě–Ķ—ā —É—á—Ď—ā–į –ł–Ĺ–ī–ł–≤–ł–ī—É–į–Ľ—Ć–Ĺ—č—Ö —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤.
–°–ĺ–≥–Ľ–į—Ā–Ĺ–ĺ –Ņ—Ä–į–≤–ł–Ľ–į–ľ, –≤—Ä–į—á–ł –ī–ĺ–Ľ–∂–Ĺ—č –ĺ–Ī—ä—Ź—Ā–Ĺ—Ź—ā—Ć —Ä–ĺ–ī–ł—ā–Ķ–Ľ—Ź–ľ, —á—ā–ĺ –Ľ—é–Ī–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į –≤ –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–Ĺ–ĺ–ľ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–Ķ –ľ–ĺ–∂–Ķ—ā –ī–į—ā—Ć –Ņ–ĺ–Ī–ĺ—á–Ĺ—č–Ķ —ć—Ą—Ą–Ķ–ļ—ā—č –ł –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł—Ź, —ā–į–ļ–ł–Ķ –ļ–į–ļ, —ā–ĺ–ļ—Ā–ł—á–Ķ—Ā–ļ–ł–Ķ —Ä–Ķ–į–ļ—Ü–ł–ł, –į–Ľ–Ľ–Ķ—Ä–≥–ł—á–Ķ—Ā–ļ–ł–Ķ —Ä–Ķ–į–ļ—Ü–ł–ł, –Ĺ–Ķ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –ł –ĺ—ā–ī–į–Ľ—Ď–Ĺ–Ĺ—č–Ķ –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł—Ź.
–ü–ĺ—ć—ā–ĺ–ľ—É –ł–ľ–ľ—É–Ĺ–Ĺ—É—é —Ā–ł—Ā—ā–Ķ–ľ—É –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –Ņ–ĺ–ī–≥–ĺ—ā–ĺ–≤–ł—ā—Ć –Ņ–Ķ—Ä–Ķ–ī –Ņ—Ä–ĺ—Ü–Ķ–ī—É—Ä–ĺ–Ļ –Ņ—Ä–ł–≤–ł–≤–ļ–ł. –Ě–į–Ņ—Ä–ł–ľ–Ķ—Ä, –Ķ—Ā–Ľ–ł —Ä–Ķ–Ī–Ķ–Ĺ–ĺ–ļ –Ī–ĺ–Ľ–Ķ–Ķ—ā –ě–†–ó –ł–Ľ–ł –ě–†–í–ė, –Ķ–≥–ĺ –Ĺ–Ķ–Ľ—Ć–∑—Ź –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć.
¬ę–í—Ā–Ķ –Ņ—Ä–ł–≤–ł–≤–ļ–ł, –≤–≤–ĺ–ī–ł–ľ—č–Ķ –∑–ī–ĺ—Ä–ĺ–≤–ĺ–ľ—É —Ä–Ķ–Ī–Ķ–Ĺ–ļ—É, —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –Ī–Ķ–∑–ĺ–Ņ–į—Ā–Ĺ—č–ľ–ł, ‚ÄĒ –≥–ĺ–≤–ĺ—Ä–ł—ā –∑–į–ľ–Ķ—Ā—ā–ł—ā–Ķ–Ľ—Ć –ī–ł—Ä–Ķ–ļ—ā–ĺ—Ä–į –†–Ķ—Ā–Ņ—É–Ī–Ľ–ł–ļ–į–Ĺ—Ā–ļ–ĺ–≥–ĺ —Ü–Ķ–Ĺ—ā—Ä–į –ł–ľ–ľ—É–Ĺ–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–ł –ú–ł–Ĺ–ł—Ā—ā–Ķ—Ä—Ā—ā–≤–į –∑–ī—Ä–į–≤–ĺ–ĺ—Ö—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź –ď—É–Ľ—Ć–Ĺ–į—Ä–į –Ė—É–ľ–į–≥—É–Ľ–ĺ–≤–į, ‚ÄĒ –ě–ī–Ĺ–į–ļ–ĺ, –≤ –Ņ—Ä–į–ļ—ā–ł–ļ–Ķ –ł–ľ–ľ—É–Ĺ–ł–∑–į—Ü–ł–ł —Ā—É—Č–Ķ—Ā—ā–≤—É—é—ā –Ņ—Ä–ĺ—ā–ł–≤–ĺ–Ņ–ĺ–ļ–į–∑–į–Ĺ–ł—Ź, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ĺ–į–ī–ĺ –∑–Ĺ–į—ā—Ć –ł —É—á–ł—ā—č–≤–į—ā—Ć, —á—ā–ĺ–Ī—č –∑–į—Č–ł—ā–ł—ā—Ć —Ä–Ķ–Ī–Ķ–Ĺ–ļ–į –ĺ—ā —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ—č—Ö –Ņ–ĺ–Ī–ĺ—á–Ĺ—č—Ö —Ä–Ķ–į–ļ—Ü–ł–Ļ –Ĺ–į –≤–į–ļ—Ü–ł–ŗɬĽ.
–í–ĺ –≤—Ā–Ķ—Ö —Ā–Ľ—É—á–į—Ź—Ö –≤–ĺ–Ņ—Ä–ĺ—Ā –ĺ –Ņ—Ä–ĺ—ā–ł–≤–ĺ–Ņ–ĺ–ļ–į–∑–į–Ĺ–ł—Ź—Ö –ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ī–ĺ–Ľ–∂–Ķ–Ĺ —Ä–Ķ—ą–į—ā—Ć —Ā–Ķ–ľ–Ķ–Ļ–Ĺ—č–Ļ –≤—Ä–į—á.
–Ē–Ľ—Ź –ī—É–ľ–į—é—Č–ł—Ö –ł —Ā–ĺ–ľ–Ĺ–Ķ–≤–į—é—Č–ł—Ö—Ā—Ź —Ä–ĺ–ī–ł—ā–Ķ–Ľ–Ķ–Ļ
–í –ł–Ĺ—ā–Ķ—Ä–Ĺ–Ķ—ā–Ķ —á–į—Ā—ā–ĺ –ľ–ĺ–∂–Ĺ–ĺ –≤—Ā—ā—Ä–Ķ—ā–ł—ā—Ć –ļ–ĺ–ľ–ľ–Ķ–Ĺ—ā–į—Ä–ł–ł, –Ĺ–į–Ņ–ĺ–ī–ĺ–Ī–ł–Ķ: ¬ę‚Ķ–Ņ–ĺ–Ľ—É–≥–ĺ–ī–ĺ–≤–į–Ľ–į—Ź –ľ–į–Ľ—č—ą–ļ–į –≤–Ņ–į–Ľ–į –≤ –ļ–ĺ–ľ—É —á–Ķ—Ä–Ķ–∑ –Ņ—Ź—ā—Ć –ī–Ĺ–Ķ–Ļ –Ņ–ĺ—Ā–Ľ–Ķ –Ņ—Ä–ł–≤–ł–≤–ļ–ł¬Ľ –ł–Ľ–ł ¬ę‚Ķ–Ņ–ĺ—Ā–Ľ–Ķ –Ņ—Ä–ł–≤–ł–≤–ļ–ł —Ā–ļ–ĺ–Ĺ—á–į–Ľ—Ā—Ź 2-–Ľ–Ķ—ā–Ĺ–ł–Ļ –ľ–į–Ľ—Ć—á–ł–ļ¬Ľ.
–Ě–ĺ –ļ—ā–ĺ-–Ĺ–ł–Ī—É–ī—Ć –ł–∑ —á–ł—ā–į—é—Č–ł—Ö –Ņ—Ä–ĺ–≤–Ķ—Ä—Ź–Ķ—ā –Ĺ–į –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ—Ā—ā—Ć –Ņ–ĺ–ī–ĺ–Ī–Ĺ—č–Ķ –≤—č—Ā–ļ–į–∑—č–≤–į–Ĺ–ł—Ź? –ė–Ľ–ł –∂–Ķ —Ā—Ä–į–∑—É —Ā—ā–į–≤—Ź—ā –Ņ–ĺ–ī —Ā–ĺ–ľ–Ĺ–Ķ–Ĺ–ł—Ź –ļ–ĺ–ľ–Ņ–Ķ—ā–Ķ–Ĺ—ā–Ĺ–ĺ—Ā—ā—Ć –ľ–Ķ–ī–ł–ļ–ĺ–≤ –ł –ļ–į—á–Ķ—Ā—ā–≤–ĺ –≤–į–ļ—Ü–ł–Ĺ?
–Ě–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ —É—á–Ķ—Ā—ā—Ć –Ĺ–Ķ–ľ–į–Ľ–ĺ–≤–į–∂–Ĺ—č–Ļ —Ą–į–ļ—ā, —á—ā–ĺ –≤–į–ļ—Ü–ł–Ĺ—č –Ĺ–Ķ–Ľ—Ć–∑—Ź –≤–≤–ĺ–ī–ł—ā—Ć, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–ľ—É –≥—Ä–ł–Ņ–Ņ–ĺ–ľ —Ä–Ķ–Ī–Ķ–Ĺ–ļ—É, –Ņ–ĺ—ā–ĺ–ľ—É —á—ā–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ. –≠—ā–ĺ –ī–ĺ–Ľ–∂–Ķ–Ĺ –∑–Ĺ–į—ā—Ć –ļ–į–∂–ī—č–Ļ –≤—Ä–į—á. –ė –Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ–ĺ –ĺ–Ī—ä—Ź—Ā–Ĺ–ł—ā—Ć —ć—ā–ĺ —Ä–ĺ–ī–ł—ā–Ķ–Ľ—Ź–ľ. –Ě–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –Ņ–ĺ–Ĺ—Ź—ā—Ć –Ņ—Ä–ł—á–ł–Ĺ—É –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ—č, –į –Ĺ–Ķ –≤–≤–ĺ–ī–ł—ā—Ć –≤ –Ņ–į–Ĺ–ł–ļ—É –ĺ–ļ—Ä—É–∂–į—é—Č–ł—Ö.
–Ē–į, –Ĺ–Ķ–Ņ–ĺ–ī–≥–ĺ—ā–ĺ–≤–Ľ–Ķ–Ĺ–Ĺ—č–Ķ –ľ–į—ā–Ķ—Ä–ł —Ā –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–Ĺ—č–ľ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–ĺ–ľ —á–į—Ā—ā–ĺ —Ä–ĺ–∂–į—é—ā —Ā–Ľ–į–Ī—č—Ö –Ĺ–Ķ–∑–ī–ĺ—Ä–ĺ–≤—č—Ö –ī–Ķ—ā–Ķ–Ļ. –Ě–ĺ —ć—ā–ĺ –Ĺ–Ķ –ĺ–∑–Ĺ–į—á–į–Ķ—ā, —á—ā–ĺ –∑–į –ī–≤–į –ľ–Ķ—Ā—Ź—Ü–į –Ņ–ĺ–ī–≥–ĺ—ā–ĺ–≤–ł—ā—Ć –ľ–į–Ľ—č—ą–į –ļ –Ņ—Ä–ł–≤–ł–≤–ļ–Ķ –Ĺ–Ķ—ā –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā–ł.
–í–ĺ-–Ņ–Ķ—Ä–≤—č—Ö, –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ —Ā–į–ľ–ĺ–Ļ –ľ–į—ā–Ķ—Ä–ł –Ī–Ķ—Ä–Ķ—á—Ć —Ā–Ķ–Ī—Ź, –Ĺ–Ķ –Ī–ĺ–Ľ–Ķ—ā—Ć –≤–ĺ –≤—Ä–Ķ–ľ—Ź –Ī–Ķ—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł. –ě–Ī —ć—ā–ĺ–ľ –ī–ĺ–Ľ–∂–Ķ–Ĺ –Ņ–ĺ–∑–į–Ī–ĺ—ā–ł—ā—Ć—Ā—Ź –≤—Ä–į—á, –Ņ–ĺ–ī–≥–ĺ—ā–į–≤–Ľ–ł–≤–į—é—Č–ł–Ļ –Ī–Ķ—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—É—é –∂–Ķ–Ĺ—Č–ł–Ĺ—É –ļ —Ä–ĺ–ī–į–ľ.
–Ě–į–Ņ—Ä–ł–ľ–Ķ—Ä, –Ķ—Ā–Ľ–ł –∂–Ķ–Ĺ—Č–ł–Ĺ–į, –∑–į—á–į–≤—ą–į—Ź —Ä–Ķ–Ī–Ķ–Ĺ–ļ–į, –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–į–Ķ—ā —É–Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ—Ź—ā—Ć —ā–į–Ī–į—á–Ĺ—č–Ķ –ł–∑–ī–Ķ–Ľ–ł—Ź, –ł–ľ–Ķ–Ķ—ā –ľ–Ĺ–ĺ–∂–Ķ—Ā—ā–≤–ĺ —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –≤–Ķ–Ĺ–Ķ—Ä–ł—á–Ķ—Ā–ļ–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ, –ł –Ņ—Ä–ł —ć—ā–ĺ–ľ –Ĺ–Ķ –Ľ–Ķ—á–ł—ā—Ā—Ź, –į –Ņ–ĺ—Ā–Ľ–Ķ —Ä–ĺ–∂–ī–Ķ–Ĺ–ł—Ź —Ä–Ķ–Ī–Ķ–Ĺ–ļ–į –Ķ–ľ—É –≤–≤–ĺ–ī—Ź—ā –≤–į–ļ—Ü–ł–Ĺ—É –ĺ—ā —ā—É–Ī–Ķ—Ä–ļ—É–Ľ–Ķ–∑–į, —ā–ĺ –≤–Ķ—Ä–ĺ—Ź—ā–Ĺ–ĺ—Ā—ā—Ć –≤–ĺ–∑–Ĺ–ł–ļ–Ĺ–ĺ–≤–Ķ–Ĺ–ł—Ź –Ņ–ĺ–Ī–ĺ—á–Ĺ—č—Ö –Ņ—Ä–ĺ—Ź–≤–Ľ–Ķ–Ĺ–ł–Ļ –Ņ–ĺ—Ā–Ľ–Ķ –ł–ľ–ľ—É–Ĺ–ł–∑–į—Ü–ł–ł (–ü–ü–ü–ė) —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā—Ā—Ź. –ė–Ĺ–ĺ–≥–ī–į —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č —ā–į–ļ–ł—Ö –Ņ–ĺ–Ī–ĺ—á–Ĺ—č—Ö –Ņ—Ä–ĺ—Ź–≤–Ľ–Ķ–Ĺ–ł–Ļ –ł –Ņ–ĺ—Ź–≤–Ľ—Ź—é—ā—Ā—Ź –≤ –ļ–ĺ–ľ–ľ–Ķ–Ĺ—ā–į—Ä–ł—Ź—Ö –Ņ–ĺ–ī –ľ–į—ā–Ķ—Ä–ł–į–Ľ–į–ľ–ł –ĺ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł.
–ö —á–Ķ–ľ—É –≤–Ķ–ī—Ď—ā –ĺ—ā–ļ–į–∑ –ĺ—ā –Ņ—Ä–ł–≤–ł–≤–ĺ–ļ?
¬ę–ö –ļ–ĺ–Ĺ—Ü—É –≥–ĺ–ī–į –Ņ–Ľ–į–Ĺ–ł—Ä—É–Ķ—ā—Ā—Ź –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć 92-96 –Ņ—Ä–ĺ—Ü–Ķ–Ĺ—ā–ĺ–≤ –ł–∑ 54899 –ī–Ķ—ā–Ķ–Ļ, –∂–ł–≤—É—Č–ł—Ö –≤ –ü—Ä–ł–ł—Ā—č–ļ–ļ—É–Ľ—Ć–Ķ. –Ě–į 1 –Ĺ–ĺ—Ź–Ī—Ä—Ź 2018 –≥–ĺ–ī–į –≤ —Ā—Ä–Ķ–ī–Ĺ–Ķ–ľ –Ņ–ĺ –ĺ–Ī–Ľ–į—Ā—ā–ł —É–∂–Ķ –Ņ—Ä–ł–≤–ł—ā–ĺ 72 –Ņ—Ä–ĺ—Ü–Ķ–Ĺ—ā–į –ī–Ķ—ā–Ķ–Ļ, —á—ā–ĺ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É–Ķ—ā –∑–į–Ņ–Ľ–į–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–ľ—É –Ĺ–ĺ—Ä–ľ–į—ā–ł–≤—ɬĽ, ‚ÄĒ –≥–ĺ–≤–ĺ—Ä–ł—ā –∑–į–≤.—ć–Ņ–ł–ī–ĺ—ā–ī–Ķ–Ľ–ĺ–ľ –ö–į—Ä–į–ļ–ĺ–Ľ—Ć—Ā–ļ–ĺ–≥–ĺ –≥–ĺ—Ä–ĺ–ī—Ā–ļ–ĺ–≥–ĺ —Ü–Ķ–Ĺ—ā—Ä–į –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ –ł –≥–ĺ—Ā—Ā–į–Ĺ—ć–Ņ–ł–ī–Ĺ–į–ī–∑–ĺ—Ä–į —Ā —Ą—É–Ĺ–ļ—Ü–ł–Ķ–Ļ –ļ–ĺ–ĺ—Ä–ī–ł–Ĺ–į—Ü–ł–ł –Ņ–ĺ –ė—Ā—Ā—č–ļ-–ö—É–Ľ—Ć—Ā–ļ–ĺ–Ļ –ĺ–Ī–Ľ–į—Ā—ā–ł –õ–ł–Ľ–ł—Ź –Ď–Ķ–ļ—ā—É—Ä–ĺ–≤–į.
–í –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –≥–ĺ–ī—č, –ľ–Ķ–ī–ł–ļ–ł –≤—Ā–Ķ —á–į—Č–Ķ —Ā—ā–į–Ľ–ļ–ł–≤–į—é—ā—Ā—Ź —Ā —ā–Ķ–ľ, —á—ā–ĺ —Ä–ĺ–ī–ł—ā–Ķ–Ľ–ł –ĺ—ā–ļ–į–∑—č–≤–į—é—ā—Ā—Ź –ĺ—ā –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ī–Ķ—ā–Ķ–Ļ. –ü–ĺ —Ā–Ľ–ĺ–≤–į–ľ –Ď–Ķ–ļ—ā—É—Ä–ĺ–≤–ĺ–Ļ, –≤ –ė—Ā—Ā—č–ļ-–ö—É–Ľ—Ć—Ā–ļ–ĺ–Ļ –ĺ–Ī–Ľ–į—Ā—ā–ł 267 –ī–Ķ—ā–Ķ–Ļ –Ĺ–Ķ–ī–ĺ–Ņ–ĺ–Ľ—É—á–ł–Ľ–ł –Ņ—Ä–ł–≤–ł–≤–ļ–ł –ł–∑-–∑–į —Ä–Ķ–Ľ–ł–≥–ł–ĺ–∑–Ĺ—č—Ö —É–Ī–Ķ–∂–ī–Ķ–Ĺ–ł–Ļ –ł—Ö —Ä–ĺ–ī–ł—ā–Ķ–Ľ–Ķ–Ļ. –ē—Č—Ď 18 —Ä–ĺ–ī–ł—ā–Ķ–Ľ–Ķ–Ļ —Ā–ĺ–ľ–Ĺ–Ķ–≤–į—é—ā—Ā—Ź –≤ –Ī–Ķ–∑–ĺ–Ņ–į—Ā–Ĺ–ĺ—Ā—ā–ł –≤–≤–ĺ–ī–ł–ľ—č—Ö –≤–į–ļ—Ü–ł–Ĺ.
–ė–∑–≤–Ķ—Ā—ā–Ĺ—č –Ņ–ĺ–ī–ĺ–Ī–Ĺ—č–Ķ —Ā–Ľ—É—á–į–ł –ľ–į—Ā—Ā–ĺ–≤–ĺ–≥–ĺ –ĺ—ā–ļ–į–∑–į –ĺ—ā –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ņ—Ä–ł–≤–ĺ–ī–ł–Ľ–ł –ļ –ĺ–Ņ–į—Ā–Ĺ—č–ľ —ć–Ņ–ł–ī–Ķ–ľ–ł—á–Ķ—Ā–ļ–ł–ľ –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł—Ź–ľ.
–Ě–į–Ņ—Ä–ł–ľ–Ķ—Ä, –≤ 1974 –≥–ĺ–ī—É –≤ –í–Ķ–Ľ–ł–ļ–ĺ–Ī—Ä–ł—ā–į–Ĺ–ł–ł –Ņ–ĺ—Ź–≤–ł–Ľ–ĺ—Ā—Ć —Ā–ĺ–ĺ–Ī—Č–Ķ–Ĺ–ł–Ķ –≤ –Ņ—Ä–Ķ—Ā—Ā–Ķ –ł –Ĺ–į –Ę–í –ĺ 36 —Ä–Ķ–į–ļ—Ü–ł—Ź—Ö –Ĺ–į –≤–į–ļ—Ü–ł–Ĺ—É –Ņ—Ä–ĺ—ā–ł–≤ –ļ–ĺ–ļ–Ľ—é—ą–į, —Ź–ļ–ĺ–Ī—č –ł–ľ–Ķ—é—Č—É—é —Ā–ĺ–ľ–Ĺ–ł—ā–Ķ–Ľ—Ć–Ĺ—É—é —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć. –í —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ –Ĺ–Ķ–Ņ—Ä–ĺ–≤–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł–ł –Ņ–ĺ—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ľ–į —ć–Ņ–ł–ī–Ķ–ľ–ł—Ź –ļ–ĺ–ļ–Ľ—é—ą–į, –ļ–ĺ—ā–ĺ—Ä–į—Ź –Ņ—Ä–ł–≤–Ķ–Ľ–į –ļ —Ā–ľ–Ķ—Ä—ā–ł –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ł—Ö –ī–Ķ—ā–Ķ–Ļ. –ě—Ą–ł—Ü–ł–į–Ľ—Ć–Ĺ–į—Ź –ľ–Ķ–ī–ł—Ü–ł–Ĺ–į —É–Ī–Ķ–ī–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ —É—ā–≤–Ķ—Ä–∂–ī–į–Ľ–į –ĺ–Ī —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –ł –Ī–Ķ–∑–ĺ–Ņ–į—Ā–Ĺ–ĺ—Ā—ā–ł –≤–į–ļ—Ü–ł–Ĺ—č. –Ē–ĺ–≤–Ķ—Ä–ł–Ķ –ĺ–Ī—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –Ī—č–Ľ–ĺ –≤–ĺ—Ā—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–ĺ –Ņ–ĺ—Ā–Ľ–Ķ –Ņ–Ķ—Ä–Ķ–Ņ—Ä–ĺ–≤–Ķ—Ä–ļ–ł —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –≤–į–ļ—Ü–ł–Ĺ—č.
–Ē–į–∂–Ķ —ā–Ķ –Ņ–į–Ľ–ĺ–ľ–Ĺ–ł–ļ–ł, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –≤—č–Ķ–∑–∂–į—é—ā –≤ –°–į—É–ī–ĺ–≤—Ā–ļ—É—é –ź—Ä–į–≤–ł—é, –Ņ—Ä–ĺ—Ö–ĺ–ī—Ź—ā –ĺ–Ī—Ź–∑–į—ā–Ķ–Ľ—Ć–Ĺ—É—é –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—é.
–ě–ļ–ĺ–Ľ–ĺ –ī–≤—É—Ö –ľ–ł–Ľ–Ľ–ł–ĺ–Ĺ–ĺ–≤ –Ņ–į–Ľ–ĺ–ľ–Ĺ–ł–ļ–ĺ–≤ –Ķ–∂–Ķ–≥–ĺ–ī–Ĺ–ĺ —Ā–ĺ–≤–Ķ—Ä—ą–į—é—ā —Ö–į–ī–∂ –ļ —Ā–≤—Ź—ā—č–ľ –ľ–Ķ—Ā—ā–į–ľ –≤ –°–į—É–ī–ĺ–≤—Ā–ļ–ĺ–Ļ –ź—Ä–į–≤–ł–ł. –°–ĺ–≥–Ľ–į—Ā–Ĺ–ĺ –∑–į–ļ–ĺ–Ĺ–į–ľ –°–į—É–ī–ĺ–≤—Ā–ļ–ĺ–Ļ –ź—Ä–į–≤–ł–ł, –≤–ĺ –≤—Ä–Ķ–ľ—Ź —Ö–į–ī–∂–į –Ņ–į–Ľ–ĺ–ľ–Ĺ–ł–ļ–ł –ľ–ĺ–≥—É—ā –Ņ—Ä–ł–Ī—č—ā—Ć –≤ —Ā—ā—Ä–į–Ĺ—É —ā–ĺ–Ľ—Ć–ļ–ĺ –Ņ—Ä–Ķ–ī–≤–į—Ä–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ —Ā–ī–Ķ–Ľ–į–≤ –Ņ—Ä–ł–≤–ł–≤–ļ–ł, —á—ā–ĺ–Ī—č –Ĺ–Ķ –ī–ĺ–Ņ—É—Ā—ā–ł—ā—Ć —Ä–į—Ā–Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł —Ā—Ä–Ķ–ī–ł –Ņ–į–Ľ–ĺ–ľ–Ĺ–ł–ļ–ĺ–≤ –ł–Ľ–ł –Ņ–Ķ—Ä–Ķ–Ĺ–ĺ—Ā–į –ł–ľ–ł –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł –≤ —Ā–≤–ĺ–ł —Ā—ā—Ä–į–Ĺ—č.
–ü–ĺ –ī–į–Ĺ–Ĺ—č–ľ –ģ–Ě–ė–°–ē–§, –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–ĺ –ľ–Ķ–ī—Ä–į–Ī–ĺ—ā–Ĺ–ł–ļ–ĺ–≤ –≤ –ö—č—Ä–≥—č–∑—Ā—ā–į–Ĺ–Ķ –≤ —Ā–≤–ĺ–Ķ–Ļ –Ņ—Ä–į–ļ—ā–ł–ļ–Ķ –Ĺ–Ķ —Ā—ā–į–Ľ–ļ–ł–≤–į–Ľ–ł—Ā—Ć —Ā –∂–į–Ľ–ĺ–Ī–į–ľ–ł –Ĺ–į –ļ–į—á–Ķ—Ā—ā–≤–ĺ –≤–į–ļ—Ü–ł–Ĺ.
–ú–ł—Ą—č –ł —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć
–ē—Ā—ā—Ć –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –ľ–ł—Ą–ĺ–≤, –ĺ –ļ–ĺ—ā–ĺ—Ä—č—Ö –≥–ĺ–≤–ĺ—Ä—Ź—ā –į–ļ—ā–ł–≤–ł—Ā—ā—č, –≤—č—Ā—ā—É–Ņ–į—é—Č–ł–Ķ –Ņ—Ä–ĺ—ā–ł–≤ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł:
–ú–ł—Ą ‚ĄĖ1: –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –≤—č–∑—č–≤–į–Ķ—ā —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ—č–Ķ –Ņ–ĺ–Ī–ĺ—á–Ĺ—č–Ķ —ć—Ą—Ą–Ķ–ļ—ā—č.
–Ě–Ķ–ļ–ĺ—ā–ĺ—Ä—č–Ķ –≤–į–ļ—Ü–ł–Ĺ—č —Ā–ĺ–ī–Ķ—Ä–∂–į—ā –≤ —Ā–Ķ–Ī–Ķ —á–į—Ā—ā–ł—Ü—É –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ľ–ł–ļ—Ä–ĺ–Ī–į, —á—ā–ĺ —Ā–ł–Ľ—Ć–Ĺ–ĺ –Ĺ–į—Ā—ā–ĺ—Ä–į–∂–ł–≤–į–Ķ—ā —Ä–ĺ–ī–ł—ā–Ķ–Ľ–Ķ–Ļ –ł –ĺ–Ĺ–ł –ī—É–ľ–į—é—ā, —á—ā–ĺ —Ä–Ķ–Ī—Ď–Ĺ–ĺ–ļ –ľ–ĺ–∂–Ķ—ā –Ņ–ĺ–ī—Ö–≤–į—ā–ł—ā—Ć —ā–ĺ –ł–Ľ–ł –ł–Ĺ–ĺ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ķ.
–Ě–ĺ, –ī–ĺ —ā–ĺ–≥–ĺ, –ļ–į–ļ –≤–į–ļ—Ü–ł–Ĺ—č –Ņ–ĺ–Ņ–į–ī—É—ā –≤ –Ņ—Ä–ĺ—Ü–Ķ–ī—É—Ä–Ĺ—č–Ļ –ļ–į–Ī–ł–Ĺ–Ķ—ā, –ĺ–Ĺ–ł –Ņ—Ä–ĺ—Ö–ĺ–ī—Ź—ā —ā—Č–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ķ —ā–Ķ—Ā—ā–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ, –ł —É –ľ–į–Ľ—č—ą–Ķ–Ļ –Ņ–ĺ–Ī–ĺ—á–Ĺ—č–Ķ —ć—Ą—Ą–Ķ–ļ—ā—č –Ķ—Ā–Ľ–ł –ł –Ī—É–ī—É—ā, —ā–ĺ –Ņ—Ä–ĺ–Ļ–ī—É—ā –≤ –ľ—Ź–≥–ļ–ĺ–Ļ —Ą–ĺ—Ä–ľ–Ķ –≤ –≤–ł–ī–Ķ –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ł—Ö —Ā–ł–Ĺ—Ź–ļ–ĺ–≤, –∑–į–Ľ–ĺ–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –Ĺ–ĺ—Ā–į, –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–≥–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź —ā–Ķ–ľ–Ņ–Ķ—Ä–į—ā—É—Ä—č —ā–Ķ–Ľ–į –≤ –ī–Ķ–Ĺ—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł.
–ē—Ā–Ľ–ł —É —Ä–Ķ–Ī—Ď–Ĺ–ļ–į –Ņ—Ä–ĺ—Ź–≤–Ľ—Ź—é—ā—Ā—Ź –į–Ľ–Ľ–Ķ—Ä–≥–ł—á–Ķ—Ā–ļ–ł–Ķ —Ä–Ķ–į–ļ—Ü–ł–ł, —ā–ĺ –Ņ–Ķ—Ä–Ķ–ī –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–Ķ–Ļ –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –Ņ—Ä–ĺ–ļ–ĺ–Ĺ—Ā—É–Ľ—Ć—ā–ł—Ä–ĺ–≤–į—ā—Ć—Ā—Ź —Ā –Ņ–Ķ–ī–ł–į—ā—Ä–ĺ–ľ.
–ú–ł—Ą ‚ĄĖ2: –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł –Ĺ–į—Ā—ā–ĺ–Ľ—Ć–ļ–ĺ —Ä–Ķ–ī–ļ–ł–Ķ, —á—ā–ĺ –Ĺ–Ķ—ā —Ā–ľ—č—Ā–Ľ–į –ī–Ķ–Ľ–į—ā—Ć –Ņ—Ä–ł–≤–ł–≤–ļ—É.
–í —Ā—ā—Ä–į–Ĺ–į—Ö —Ā –≤—č—Ā–ĺ–ļ–ł–ľ —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –Ņ–Ķ–ī–ł–į—ā—Ä–ł–ł —ā–į–ļ–ł–Ķ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł, –ļ–į–ļ –Ņ–ĺ–Ľ–ł–ĺ–ľ–ł–Ķ–Ľ–ł—ā –ł –ī–ł—Ą—ā–Ķ—Ä–ł—Ź –ľ–ĺ–≥—É—ā —Ā–ĺ–≤—Ā–Ķ–ľ –ĺ—ā—Ā—É—ā—Ā—ā–≤–ĺ–≤–į—ā—Ć, —ā–į–ļ –ļ–į–ļ —Ä–į–Ĺ–Ķ–Ķ —ā–į–ľ –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ –≤—Ā–Ķ—Ö –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ľ–ł –ĺ—ā —ć—ā–ł—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ.
–Ě–ĺ –≤ –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č—Ö —Ā—ā—Ä–į–Ĺ–į—Ö —ć—ā–ł –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł –Ķ—Č—Ď —Ä–į—Ā–Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ–Ķ–Ĺ—č. –ė –Ķ—Ā–Ľ–ł —Ā–Ĺ–ł–∑–ł—ā—Ā—Ź —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ł–ľ–ľ—É–Ĺ–ł–∑–į—Ü–ł–ł –≤ –ĺ–ī–Ĺ–ĺ–ľ –ł–∑ —Ä–Ķ–≥–ł–ĺ–Ĺ–ĺ–≤, –Ĺ–ĺ–≤—č–Ķ –∑–į—Ä–Ķ–≥–ł—Ā—ā—Ä–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ —Ā–Ľ—É—á–į–ł –Ņ–ĺ–ī–ĺ–Ī–Ĺ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ –ľ–ĺ–≥—É—ā –Ņ–Ķ—Ä–Ķ—Ä–į—Ā—ā–ł –≤ —ć–Ņ–ł–ī–Ķ–ľ–ł—é.
–ü–ĺ–ļ–į –≤ –ľ–ł—Ä–Ķ –Ķ—Ā—ā—Ć —É–≥—Ä–ĺ–∑–į —ć—ā–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ –ł –Ķ—Ā—ā—Ć –ľ–ł–≥—Ä–į—Ü–ł—Ź, —ā–ĺ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—é –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł—Ź –Ņ—Ä–Ķ–ļ—Ä–į—Č–į—ā—Ć –Ņ—Ä–Ķ–∂–ī–Ķ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ.
–ú–ł—Ą ‚ĄĖ3: –Ĺ–Ķ –Ĺ—É–∂–Ĺ–ĺ –ī–Ķ–Ľ–į—ā—Ć –Ņ—Ä–ł–≤–ł–≤–ļ—É –ĺ—ā –≥—Ä–ł–Ņ–Ņ–į, —ā–į–ļ –ļ–į–ļ –≤–ł—Ä—É—Ā –ł–ľ–Ķ–Ķ—ā —Ä–į–∑–Ĺ—č–Ķ —ą—ā–į–ľ–ľ—č.
–í–ł—Ä—É—Ā—č –≥—Ä–ł–Ņ–Ņ–į –Ņ–ĺ—Ā—ā–ĺ—Ź–Ĺ–Ĺ–ĺ –ľ—É—ā–ł—Ä—É—é—ā, —Ā—É—Č–Ķ—Ā—ā–≤—É–Ķ—ā –ľ–Ĺ–ĺ–∂–Ķ—Ā—ā–≤–ĺ —ą—ā–į–ľ–ľ–ĺ–≤, –Ĺ–ĺ –Ņ—Ä–ł–Ĺ–į–ī–Ľ–Ķ–∂–į—ā –ĺ–Ĺ–ł –ļ –ĺ–ī–Ĺ–ĺ–ľ—É –ł —ā–ĺ–ľ—É –∂–Ķ –≤–ł–ī—É –ł–Ľ–ł —Ā–Ķ—Ä–ĺ—ā–ł–Ņ—É. –ü–ĺ—ć—ā–ĺ–ľ—É, –ļ–į–∂–ī—č–Ļ –≥–ĺ–ī —Ä–į–∑—Ä–į–Ī–į—ā—č–≤–į—é—ā—Ā—Ź –Ĺ–ĺ–≤—č–Ķ –≤–į–ļ—Ü–ł–Ĺ—č, –≤–ļ–Ľ—é—á–į—é—Č–ł–Ķ –≤ —Ā–Ķ–Ī—Ź –Ī–į–ļ—ā–Ķ—Ä–ł–ł, —Ā–Ņ–ĺ—Ā–ĺ–Ī–Ĺ—č–Ķ –Ī–Ľ–ĺ–ļ–ł—Ä–ĺ–≤–į—ā—Ć –Ņ—Ä–ĺ–Ĺ–ł–ļ–Ĺ–ĺ–≤–Ķ–Ĺ–ł–Ķ –Ĺ–ĺ–≤—č—Ö –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č—Ö –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–≤. –ė, –Ņ–ĺ—ć—ā–ĺ–ľ—É, —É –Ņ—Ä–ł–Ĺ—Ź–≤—ą–Ķ–≥–ĺ –≤–į–ļ—Ü–ł–Ĺ—É –Ņ—Ä–ĺ—ā–ł–≤ –≥—Ä–ł–Ņ–Ņ–į —Ā–ł–ľ–Ņ—ā–ĺ–ľ—č –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –Ī—É–ī—É—ā –ľ–Ķ–Ĺ–Ķ–Ķ —ā—Ź–∂—Ď–Ľ—č–ľ–ł.
–ú–ł—Ą ‚ĄĖ4: –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā —Ä–Ķ–Ī–Ķ–Ĺ–ļ–į –ľ–ĺ–∂–Ķ—ā —Ā–Ņ—Ä–į–≤–ł—ā—Ć—Ā—Ź —ā–ĺ–Ľ—Ć–ļ–ĺ —Ā –ĺ–ī–Ĺ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–ĺ–Ļ –ĺ–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ.
–ě–Ņ—Ä–Ķ–ī–Ķ–Ľ—Ď–Ĺ–Ĺ—č–Ķ –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤, –≤–≤–Ķ–ī—Ď–Ĺ–Ĺ—č–Ķ –≤ –ĺ–ī–ł–Ĺ –ī–Ķ–Ĺ—Ć, –Ņ–ĺ–ī–ĺ–Ī—Ä–į–Ĺ—č —ā–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ, —á—ā–ĺ–Ī—č –ł—Ö –Ņ–ĺ–Ľ—Ć–∑–į –Ī—č–Ľ–į —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–Ķ–Ķ. –ě–Ĺ–ł –Ĺ–Ķ –≤—Ā—ā—É–Ņ–į—é—ā –ī—Ä—É–≥ —Ā –ī—Ä—É–≥–ĺ–ľ –≤ –Ņ—Ä–ĺ—ā–ł–≤–ĺ–Ī–ĺ—Ä—Ā—ā–≤–ĺ –ł –Ĺ–Ķ –≤—č–∑—č–≤–į—é—ā —É —Ä–Ķ–Ī—Ď–Ĺ–ļ–į —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ.
–í –ĺ–Ī—č—á–Ĺ–ĺ–Ļ –∂–ł–∑–Ĺ–ł –≤—Ā–Ķ –ī–Ķ—ā–ł –Ņ–ĺ–ī–≤–Ķ—Ä–≥–į—é—ā—Ā—Ź –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł—é –ľ–Ĺ–ĺ–∂–Ķ—Ā—ā–≤–į –≤–ł—Ä—É—Ā–ĺ–≤ –ł –Ī–į–ļ—ā–Ķ—Ä–ł–Ļ. –ė –≤–≤–Ķ–ī–Ķ–Ĺ–ł–Ķ –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ —ā—Ä—Ď—Ö –≤–į–ļ—Ü–ł–Ĺ –Ĺ–Ķ –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć —Ā–ł–Ľ—Ć–Ĺ–ĺ–Ļ –Ĺ–į–≥—Ä—É–∑–ļ–ĺ–Ļ –Ĺ–į –ł–ľ–ľ—É–Ĺ–Ĺ—É—é —Ā–ł—Ā—ā–Ķ–ľ—É.
–ú–ł—Ą ‚ĄĖ5: –ľ–ĺ–∂–Ĺ–ĺ –Ī—č—Ā—ā—Ä–Ķ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ—ā—Ć –ĺ—ā –≤–į–ļ—Ü–ł–Ĺ—č, —á–Ķ–ľ –ĺ—ā –≤–Ľ–ł—Ź–Ĺ–ł—Ź –ĺ–ļ—Ä—É–∂–į—é—Č–Ķ–Ļ —Ā—Ä–Ķ–ī—č.
–í–≤–Ķ–ī—Ď–Ĺ–Ĺ—É—é –≤–į–ļ—Ü–ł–Ĺ—É –ĺ—ā –≥—Ä–ł–Ņ–Ņ–į –Ņ–ĺ–Ľ—É—á–į—é—ā –ł–∑ –ľ–į–Ľ–ĺ–Ņ–ĺ–ī–≤–ł–∂–Ĺ—č—Ö –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–Ĺ—č—Ö –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–≤, –Ľ–ł–Ī–ĺ —ā–ĺ–Ľ—Ć–ļ–ĺ –ł–∑ —Ā–Ņ–Ķ—Ü–ł—Ą–ł—á–Ķ—Ā–ļ–ł—Ö –Ī–Ķ–Ľ–ļ–ĺ–≤, –Ĺ–Ķ –≤—č–∑—č–≤–į—é—Č–ł—Ö —Ā–Ķ—Ä—Ć—Ď–∑–Ĺ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ.
–í –ĺ—ā–≤–Ķ—ā –Ĺ–į —ć—ā–ĺ –ł–ľ–ľ—É–Ĺ–Ĺ–į—Ź —Ā–ł—Ā—ā–Ķ–ľ–į —Ä–į—Ā–Ņ–ĺ–∑–Ĺ–į—Ď—ā –≤—Ź–Ľ–ĺ –Ņ–ĺ–ī–≤–ł–∂–Ĺ—É—é –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—é –ł –≤—č—Ä–į–Ī–į—ā—č–≤–į–Ķ—ā –į–Ĺ—ā–ł—ā–Ķ–Ľ–į –ī–Ľ—Ź –Ī–ĺ—Ä—Ć–Ī—č —Ā –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ—Ź–ľ–ł, —á—ā–ĺ–Ī—č –≤ –Ī—É–ī—É—Č–Ķ–ľ –Ņ—Ä–ĺ—ā–ł–≤–ĺ—Ā—ā–ĺ—Ź—ā—Ć –≤—ā–ĺ—Ä–∂–Ķ–Ĺ–ł—é –Ĺ–į—Ā—ā–ĺ—Ź—Č–Ķ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł.
–ú–ł—Ą ‚ĄĖ6: –≤–į–ļ—Ü–ł–Ĺ—č –ľ–ĺ–≥—É—ā –≤—č–∑–≤–į—ā—Ć –į—É—ā–ł–∑–ľ.
–ź–≤—ā–ĺ—Ä–ł—ā–Ķ—ā–Ĺ—č–Ļ –∂—É—Ä–Ĺ–į–Ľ –ĺ –ľ–Ķ–ī–ł—Ü–ł–Ĺ–Ķ "The Lancet" (–õ–į–Ĺ—Ü–Ķ—ā) –ĺ–Ņ—É–Ī–Ľ–ł–ļ–ĺ–≤–į–Ľ –≤ 1998 –≥–ĺ–ī—É –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ, –≤ –ļ–ĺ—ā–ĺ—Ä–ĺ–ľ –≤—č—Ā–ļ–į–∑—č–≤–į–Ľ–ĺ—Ā—Ć –ĺ–Ņ–į—Ā–Ķ–Ĺ–ł–Ķ –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ–Ļ —Ā–≤—Ź–∑–ł –ľ–Ķ–∂–ī—É –≤–≤–Ķ–ī–Ķ–Ĺ–ł–Ķ–ľ –≤–į–ļ—Ü–ł–Ĺ—č –Ņ—Ä–ĺ—ā–ł–≤ –ļ–ĺ—Ä–ł-–Ņ–į—Ä–ĺ—ā–ł—ā–į-–ļ—Ä–į—Ā–Ĺ—É—Ö–ł (–ö–ü–ö) –ł —Ä–į–∑–≤–ł—ā–ł–Ķ–ľ –į—É—ā–ł–∑–ľ–į ‚ÄĒ –≤–Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł–ł, —ć—ā–ł –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł—Ź –Ī—č–Ľ–ł –Ņ—Ä–ł–∑–Ĺ–į–Ĺ—č —Ā–ĺ–ī–Ķ—Ä–∂–į—Č–ł–ľ —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ—č–Ķ –ĺ—ą–ł–Ī–ļ–ł –ł –Ĺ–į–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ—č–Ķ –ł—Ā–ļ–į–∂–Ķ–Ĺ–ł—Ź. –í –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–ł —É—á–į—Ā—ā–≤–ĺ–≤–į–Ľ–ĺ –Ľ–ł—ą—Ć 12 –ī–Ķ—ā–Ķ–Ļ, –į —ā–į–ļ–∂–Ķ –ĺ—ā—Ā—É—ā—Ā—ā–≤–ĺ–≤–į–Ľ–į –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć–Ĺ–į—Ź –≥—Ä—É–Ņ–Ņ–į. –í—Ā–ļ–ĺ—Ä–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ –Ī—č–Ľ–ĺ —Ą–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ–ĺ –ĺ—ā–ĺ–∑–≤–į–Ĺ–ĺ –ĺ–Ņ—É–Ī–Ľ–ł–ļ–ĺ–≤–į–≤—ą–ł–ľ –Ķ–≥–ĺ –∂—É—Ä–Ĺ–į–Ľ–ĺ–ľ.
–ö —Ā–ĺ–∂–į–Ľ–Ķ–Ĺ–ł—é, —ć—ā–į –Ņ—É–Ī–Ľ–ł–ļ–į—Ü–ł—Ź –≤—č–∑–≤–į–Ľ–į –Ņ–į–Ĺ–ł–ļ—É, –ļ–ĺ—ā–ĺ—Ä–į—Ź –Ņ—Ä–ł–≤–Ķ–Ľ–į –ļ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł—é –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–Ķ–Ļ –ł–ľ–ľ—É–Ĺ–ł–∑–į—Ü–ł–ł –ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł–ľ –≤—Ā–Ņ—č—ą–ļ–į–ľ –ļ–ĺ—Ä–ł.
–Ě–Ķ—ā –Ĺ–ł–ļ–į–ļ–ł—Ö –ī–į–Ĺ–Ĺ—č—Ö, —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É—é—Č–ł—Ö –ĺ —Ā–≤—Ź–∑–ł –ľ–Ķ–∂–ī—É –≤–į–ļ—Ü–ł–Ĺ–ĺ–Ļ –ö–ü–ö –ł –į—É—ā–ł–∑–ľ–ĺ–ľ –ł–Ľ–ł —Ä–į—Ā—Ā—ā—Ä–ĺ–Ļ—Ā—ā–≤–į–ľ–ł –į—É—ā–ł—Ā—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ —Ā–Ņ–Ķ–ļ—ā—Ä–į.
–í –ļ–ĺ–ľ –ļ—Ä–ĺ–Ķ—ā—Ā—Ź –Ņ—Ä–ł—á–ł–Ĺ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –į—É—ā–ł–∑–ľ–ĺ–ľ? –í –ĺ—ā—Ü–Ķ, –ľ–į—ā–Ķ—Ä–ł –ł–Ľ–ł —Ā—É—Ä—Ä–ĺ–≥–į—ā–Ĺ–ĺ–Ļ –ľ–į—ā–Ķ—Ä–ł ‚Äď –ĺ—Ā—ā–į—Ď—ā—Ā—Ź –Ņ–ĺ–ī –≤–ĺ–Ņ—Ä–ĺ—Ā–ĺ–ľ. –Ě–ĺ –≤–į–ļ—Ü–ł–Ĺ–į –Ĺ–į –≥–Ķ–Ĺ–Ķ—ā–ł—á–Ķ—Ā–ļ–ĺ–ľ —É—Ä–ĺ–≤–Ĺ–Ķ –Ĺ–Ķ –ľ–ĺ–∂–Ķ—ā —Ā–Ņ—Ä–ĺ–≤–ĺ—Ü–ł—Ä–ĺ–≤–į—ā—Ć –į—É—ā–ł–∑–ľ, —ā–į–ļ –ļ–į–ļ –ĺ–Ĺ–į –Ī—č–Ľ–į —Ā–ī–Ķ–Ľ–į–Ĺ–į –Ņ–ĺ—Ā–Ľ–Ķ —Ä–ĺ–∂–ī–Ķ–Ĺ–ł—Ź —Ä–Ķ–Ī—Ď–Ĺ–ļ–į.
–†–į–∑–≤–ł—ā–ł–Ķ –į—É—ā–ł–∑–ľ–į –Ĺ–ł–ļ–į–ļ –Ĺ–Ķ —Ā–≤—Ź–∑–į–Ĺ–ĺ —Ā –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–ľ–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź–ľ–ł. –≠—ā–ĺ –Ĺ–Ķ–≤–Ķ—Ä–Ĺ–ĺ–Ķ —É–Ī–Ķ–∂–ī–Ķ–Ĺ–ł–Ķ –Ņ–ĺ–Ľ—É—á–ł–Ľ–ĺ –ĺ–≥–Ľ–į—Ā–ļ—É —ā–ĺ–Ľ—Ć–ļ–ĺ –Ņ–ĺ—ā–ĺ–ľ—É, —á—ā–ĺ –Ņ–Ķ—Ä–≤—č–Ķ —Ā–ł–ľ–Ņ—ā–ĺ–ľ—č –į—É—ā–ł–∑–ľ–į –ĺ—á–Ķ–Ĺ—Ć —á–į—Ā—ā–ĺ –ī–į—é—ā –ĺ —Ā–Ķ–Ī–Ķ –∑–Ĺ–į—ā—Ć –ļ–į–ļ —Ä–į–∑ –≤ –ľ–ĺ–ľ–Ķ–Ĺ—ā –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł —Ä–Ķ–Ī—Ď–Ĺ–ļ–į.
–ú–ł—Ą ‚ĄĖ7: —Ä–ł—Ā–ļ –Ņ–ĺ–ī—Ö–≤–į—ā–ł—ā—Ć –≥—Ä–ł–Ņ–Ņ —Ā–Ĺ–ł–∂–į–Ķ—ā—Ā—Ź –Ķ—Ā–Ľ–ł —Ā–ĺ–Ī–Ľ—é–ī–į—ā—Ć –≥–ł–≥–ł–Ķ–Ĺ—É, –į –Ĺ–Ķ –ł–∑-–∑–į –Ņ—Ä–ł–≤–ł–≤–ļ–ł.
–í–į–ļ—Ü–ł–Ĺ–į –Ņ—Ä–ĺ—ā–ł–≤ –≥—Ä–ł–Ņ–Ņ–į –∑–į—Č–ł—Č–į–Ķ—ā —á–Ķ–Ľ–ĺ–≤–Ķ–ļ–į –ĺ—ā —ā—Ź–∂–Ķ–Ľ—č—Ö –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł–Ļ —ć—ā–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł. –ü–ĺ—Ā–Ľ–Ķ –Ņ–Ķ—Ä–ł–ĺ–ī–į –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł —á–ł—Ā–Ľ–ĺ –∑–į—Ä–Ķ–≥–ł—Ā—ā—Ä–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö —Ā–Ľ—É—á–į–Ķ–≤ –≥—Ä–ł–Ņ–Ņ–ĺ–ľ –∑–į–ľ–Ķ—ā–Ĺ–ĺ —É–ľ–Ķ–Ĺ—Ć—ą–į–Ķ—ā—Ā—Ź.
–ė —ć—ā–ĺ –ī–į–Ľ–Ķ–ļ–ĺ –Ĺ–Ķ –∑–į–≤–ł—Ā–ł—ā –ĺ—ā —ā–ĺ–≥–ĺ, —Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ —Ä–į–∑ –≤ —Ā—É—ā–ļ–ł –≤—č –ľ–ĺ–Ķ—ā–Ķ —Ä—É–ļ–ł —Ā –ľ—č–Ľ–ĺ–ľ, —É–ī–į–Ľ—Ź—Ź —á–į—Ā—ā—Ć –ľ–ł–ļ—Ä–ĺ–Ī–ĺ–≤ —ā–ĺ–Ľ—Ć–ļ–ĺ —Ā –Ņ–ĺ–≤–Ķ—Ä—Ö–Ĺ–ĺ—Ā—ā–ł –ļ–ĺ–∂–ł.
–ē—Ā–Ľ–ł –≤—č –ĺ–ļ–į–∑–į–Ľ–ł—Ā—Ć –≤ –ĺ–ī–Ĺ–ĺ–Ļ –ļ–ĺ–ľ–Ĺ–į—ā–Ķ —Ā –ł–Ĺ—Ą–ł—Ü–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–ľ —á–Ķ–Ľ–ĺ–≤–Ķ–ļ–ĺ–ľ, —ā–ĺ –≤–ł—Ä—É—Ā—č –≤ –≤–į—ą –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ –ľ–ĺ–≥—É—ā –Ņ—Ä–ĺ–Ĺ–ł–ļ–Ĺ—É—ā—Ć –≤–ĺ–∑–ī—É—ą–Ĺ–ĺ-–ļ–į–Ņ–Ķ–Ľ—Ć–Ĺ—č–ľ –Ņ—É—ā—Ď–ľ. –•–ĺ—Ä–ĺ—ą–į—Ź –≥–ł–≥–ł–Ķ–Ĺ–į –≤–į–∂–Ĺ–į –ī–Ľ—Ź –Ņ—Ä–Ķ–ī–ĺ—ā–≤—Ä–į—Č–Ķ–Ĺ–ł—Ź —Ä–į—Ā–Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł, –Ĺ–ĺ —Ā–į–ľ–ł –ľ–ł–ļ—Ä–ĺ–Ī—č –Ņ–ĺ-–Ņ—Ä–Ķ–∂–Ĺ–Ķ–ľ—É —Ā—É—Č–Ķ—Ā—ā–≤—É—é—ā –≤–ĺ–ļ—Ä—É–≥ –≤–į—Ā.
–ú–ł—Ą ‚ĄĖ8: –Ĺ–Ķ —Ā—ā–ĺ–ł—ā —Ā–ĺ–≥–Ľ–į—ą–į—ā—Ć—Ā—Ź –Ĺ–į –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—é, –Ķ—Ā–Ľ–ł —ā–ĺ–Ľ—Ć–ļ–ĺ —á—ā–ĺ –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–Ľ –Ņ—Ä–ĺ—Ā—ā—É–ī–ĺ–Ļ.
–í —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł, –≤–į–ļ—Ü–ł–Ĺ–į –Ĺ–Ķ —É—Ā—É–≥—É–Ī–ł—ā —Ā–ł–ľ–Ņ—ā–ĺ–ľ—č –Ņ—Ä–ĺ—Ā—ā—É–ī—č, –į –ł–ľ–ľ—É–Ĺ–Ĺ–į—Ź —Ā–ł—Ā—ā–Ķ–ľ–į –≥–ĺ—Ä–į–∑–ī–ĺ —Ā–ł–Ľ—Ć–Ĺ–Ķ–Ķ, —á–Ķ–ľ –Ņ—Ä–ł–Ĺ—Ź—ā–ĺ –ī—É–ľ–į—ā—Ć.
–≠–ļ—Ā–Ņ–Ķ—Ä—ā—č –Ņ—Ä–Ķ–ī—É–Ņ—Ä–Ķ–∂–ī–į—é—ā, —á—ā–ĺ –Ņ—Ä–ł–≤–ł–≤–ļ–ł –ľ–ĺ–≥—É—ā –Ņ–ĺ–Ľ—É—á–į—ā—Ć –ī–Ķ—ā–ł —Ā –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ–ľ–Ņ–Ķ—Ä–į—ā—É—Ä–ĺ–Ļ, –ļ–į—ą–Ľ–Ķ–ľ, –Ĺ–į—Ā–ľ–ĺ—Ä–ļ–ĺ–ľ, –Ľ–Ķ–≥–ļ–ĺ–Ļ –ī–ł–į—Ä–Ķ–Ķ–Ļ –ł —É—ą–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ. –ě–ī–Ĺ–į–ļ–ĺ, –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—é –Ľ—É—á—ą–Ķ –ĺ—ā–ľ–Ķ–Ĺ–ł—ā—Ć –Ķ—Ā–Ľ–ł —É —Ä–Ķ–Ī–Ķ–Ĺ–ļ–į —Ā–Ķ—Ä—Ć—Ď–∑–Ĺ–ĺ–Ķ —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ķ.
–ú–ł—Ą ‚ĄĖ9: –≤–į–ļ—Ü–ł–Ĺ–į –ī–į—Ď—ā 100 –Ņ—Ä–ĺ—Ü–Ķ–Ĺ—ā–ĺ–≤ –≥–į—Ä–į–Ĺ—ā–ł–ł.
–í–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –Ĺ–Ķ –ī–į–Ķ—ā 100 –Ņ—Ä–ĺ—Ü–Ķ–Ĺ—ā–ĺ–≤ –≥–į—Ä–į–Ĺ—ā–ł–ł, —á—ā–ĺ –Ņ—Ä–ł–≤–ł—ā—č–Ļ —á–Ķ–Ľ–ĺ–≤–Ķ–ļ –Ĺ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–Ķ—ā. –Ě–ĺ, –Ĺ–į—É—á–Ĺ–ĺ –ī–ĺ–ļ–į–∑–į–Ĺ–ĺ, —á—ā–ĺ —É –Ņ—Ä–ł–≤–ł—ā—č—Ö, –ī–į–∂–Ķ –Ķ—Ā–Ľ–ł –ĺ–Ĺ–ł –Ņ–ĺ–ī—Ö–≤–į—ā–ł–Ľ–ł –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—é, –Ī–ĺ–Ľ–Ķ–∑–Ĺ—Ć –Ņ—Ä–ĺ—ā–Ķ–ļ–į–Ķ—ā –≤ –Ī–ĺ–Ľ–Ķ–Ķ –Ľ—Ď–≥–ļ–ĺ–Ļ —Ą–ĺ—Ä–ľ–Ķ –ł –ī–į–Ķ—ā –≤ —Ä–į–∑—č –ľ–Ķ–Ĺ—Ć—ą–Ķ –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ.
–ú–ł—Ą ‚ĄĖ10: –≤–į–ļ—Ü–ł–Ĺ—č –ľ–ĺ–≥—É—ā —Ā–ĺ–ī–Ķ—Ä–∂–į—ā—Ć —Ä—ā—É—ā—Ć.
–ö–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ —ā–ł–ĺ–ľ–Ķ—Ä—Ā–į–Ľ–į, –ļ–ĺ—ā–ĺ—Ä–ĺ–Ķ —Ā–ĺ–ī–Ķ—Ä–∂–ł—ā—Ā—Ź –≤ –ĺ–ī–Ĺ–ĺ–Ļ –ī–ĺ–∑–Ķ –≤–į–ļ—Ü–ł–Ĺ—č –Ĺ–ł—á—ā–ĺ–∂–Ĺ–ĺ –ľ–į–Ľ–ĺ, –ī–Ľ—Ź —ā–ĺ–≥–ĺ —á—ā–ĺ–Ī—č –Ņ—Ä–ł—á–ł–Ĺ–ł—ā—Ć –≤—Ä–Ķ–ī –∑–ī–ĺ—Ä–ĺ–≤—Ć—é —Ä–Ķ–Ī–Ķ–Ĺ–ļ–į.
–ö–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ —ā–ł–ĺ–ľ–Ķ—Ä—Ā–į–Ľ–į –≤ –ī–ĺ–∑–Ķ –≤–į–ļ—Ü–ł–Ĺ—č –Ĺ–Ķ –Ņ—Ä–Ķ–≤—č—ą–į–Ķ—ā –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī–Ĺ—č—Ö —Ä—ā—É—ā–ł, –ļ–ĺ—ā–ĺ—Ä–ĺ–Ķ —á–Ķ–Ľ–ĺ–≤–Ķ–ļ –Ņ–ĺ–Ľ—É—á–į–Ķ—ā —Ā –≤–ĺ–∑–ī—É—Ö–ĺ–ľ –ł –Ņ–ł—Č–Ķ–Ļ –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ —Ā—É—ā–ĺ–ļ.
–ü–Ľ–į–Ĺ—č –Ĺ–į –Ī—É–ī—É—Č–Ķ–Ķ
–ü–ĺ —Ā–Ľ–ĺ–≤–į–ľ –ī–ł—Ä–Ķ–ļ—ā–ĺ—Ä–į –†–Ķ—Ā–Ņ—É–Ī–Ľ–ł–ļ–į–Ĺ—Ā–ļ–ĺ–≥–ĺ —Ü–Ķ–Ĺ—ā—Ä–į –ł–ľ–ľ—É–Ĺ–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–ł –ď—É–Ľ—Ć–Ī–į—Ä—č –ė—ą–Ķ–Ĺ–į–Ņ—č—Ā–ĺ–≤–ĺ–Ļ, –≤ –ī–į–Ĺ–Ĺ—č–Ļ –ľ–ĺ–ľ–Ķ–Ĺ—ā —Ä–į–∑—Ä–į–Ī–į—ā—č–≤–į–Ķ—ā—Ā—Ź –∑–į–ļ–ĺ–Ĺ–ĺ–Ņ—Ä–ĺ–Ķ–ļ—ā –ĺ–Ī –ĺ–Ī—Ź–∑–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –≤ —Ä–Ķ—Ā–Ņ—É–Ī–Ľ–ł–ļ–Ķ, –Ņ–ĺ—Ā–Ľ–Ķ —á–Ķ–≥–ĺ –Ķ–≥–ĺ –≤—č–Ĺ–Ķ—Ā—É—ā –Ĺ–į –ĺ–Ī—Ā—É–∂–ī–Ķ–Ĺ–ł–Ķ –≤ –Ņ—Ä–į–≤–ł—ā–Ķ–Ľ—Ć—Ā—ā–≤–Ķ –ł –Ņ–į—Ä–Ľ–į–ľ–Ķ–Ĺ—ā–Ķ.
[totalpoll id="81525"]

